Содержание
Тайны зачатия и ранней беременности — 1 ответов на Babyblog
Автор: Елена Березовская (Канада)
Более 80% всех беременностей в странах бывшего Советского Союза заканчиваются искусственным прерыванием беременности, и, фактически, эти страны лидируют по количеству прерываний беременности – абортов – во всем мире. Нелегальные аборты вообще не учитываются, потому что это скрытые аборты, поэтому реальный процент прерывания беременностей будет намного выше. Такие высокие показатели абортов связаны с тем, что большинство беременностей не запланировано, а использование предохранительных мер в отношении беременности на территории постсоветских стран желает лучшего.
Но так или иначе в жизни почти каждой женщины возникает вопрос зачатия детей с целью создания семьи, независимо от того, были прерывания беременностей раньше или будут еще в будущем. Большинство семей планирует от одного до трех детей, хотя есть и такие, где рады и большему количеству детей. Это значит, что в жизни почти каждой женщины бывают периоды, когда она с нетерпением ждет положительного заключения «Беременна». И как только наступает период этого неудержимого желания иметь ребенка, создаются искусственные проблемы, которые переходят в «цепную реакцию», вводя женщину в струю все больших бесконечных проблем, вплоть до родов, и дальше уже переходят на новорожденного. Проблемы бывают настолько банальными, настолько несущественными, и, увы, зачастую созданы или раздуты медицинским персоналом, что удивляешься, что такие проблемы вообще могут существовать. Но велики глаза у страха, а когда в жизни доминирует страх, то даже из самой маленькой мухи можно сделать большого слона.
И как только наступает период этого неудержимого желания иметь ребенка, создаются искусственные проблемы, которые переходят в «цепную реакцию», вводя женщину в струю все больших бесконечных проблем, вплоть до родов, и дальше уже переходят на новорожденного. Проблемы бывают настолько банальными, настолько несущественными, и, увы, зачастую созданы или раздуты медицинским персоналом, что удивляешься, что такие проблемы вообще могут существовать. Но велики глаза у страха, а когда в жизни доминирует страх, то даже из самой маленькой мухи можно сделать большого слона.
Многие женщины в такой период ожиданий появления в их жизни ребенка, начинают «интенсивно» прислушиваться ко всему, что происходит в их организме, еще до того, когда должна быть очередная менструация. «Ой, закололо в груди. Я беременна?» «У меня вздуло живот. Наверное, я беременна, или нет?» «Я так себя плохо чувствовала, такая была слабость. Как вы думаете, я беременна?» «Меня подташнивало вчера. Это беременность?» Многие женщины бегут в аптеку, покупают с десяток тестов на беременность, и некоторые умудряются делать эти тесты по 2-3 раза в день, нервничая, что они отрицательные или же придираясь к плохо видимым полоскам – то ли померещилась беременность, то ли ее еще нет. «Нет, нужно срочно бежать на УЗИ, может там что увидят». Обычно в таких случаях мне хочется задать простой жизненный вопрос: «А, собственно говоря, куда гоним?»
«Нет, нужно срочно бежать на УЗИ, может там что увидят». Обычно в таких случаях мне хочется задать простой жизненный вопрос: «А, собственно говоря, куда гоним?»
Давайте окунемся в природу женского организма, чтобы понять, когда женщина может быть беременна, а когда нет. Почти все современные врачи отсчитывают начало срока беременности с первого дня последней менструации. Это означает, что любая женщина, ведущая открытую половую жизнь, и к тому же регулярную (каждый 2-3 день), на момент ожидаемых очередных месячных может быть беременна сроком 4 -4.5 недели. Когда женщина или врач говорит о беременности в 2-3 недели, это может означать, что 2-3 недели тому появилось плодное яйцо, то есть произошло оплодотворение (зачатие, концепция), но опять же, задержки месячных еще нет или задержка всего несколько дней. Однако, такие исчисления срока беременности весьма неточные и неправильные, так как могут потом привести к неправильному подсчету предполагаемой даты родов, поэтому акушеры-гинекологи всего мира согласились много лет тому, что начало беременности – это первый день последних месячных, когда начинает созревать новая женская половая клетка, которая потом будет оплодотворена. Такой отсчет срока беременности ведется у тех женщин, у которых менструальные циклы регулярные, по 28-30 дней. У тех, у кого цикл больше 30 дней (до 40 дней является нормой в большинстве случаев), для определения точного срока беременности пользуются УЗИ или же подсчет ведут с определенной поправкой, отнимая от последних месячных 1-2 недели (зависит от цикла).
Такой отсчет срока беременности ведется у тех женщин, у которых менструальные циклы регулярные, по 28-30 дней. У тех, у кого цикл больше 30 дней (до 40 дней является нормой в большинстве случаев), для определения точного срока беременности пользуются УЗИ или же подсчет ведут с определенной поправкой, отнимая от последних месячных 1-2 недели (зависит от цикла).
А теперь рассмотрим некоторые важные факторы, которые влияют на зачатие и успешное прикрепление плодного яйца в матке, и обсудим, какой же шанс нормального зачатия женщины существует в природе, и насколько страхи, окутывающие страждущих поскорее забеременеть, обоснованы. Детородная лихорадка – это серьезный диагноз, который порождает другое, не менее серьезное заболевание: искусственно созданное бесплодие. И становятся женщины, да и многие мужчины тоже, репродуктивными инвалидами, не способными воспроизводить потомство, нередко по собственной вине.
Какова роль мужчин и женщин с точки зрения Природы? Как бы мы не прикрывались нашим «высоким» положением в древе эволюции (развития) живого мира планеты, нашим умением говорить и мыслить, нашими социальным совершенством, но в глазах Природы мы все самцы и самки, и созданы для продолжения нашего человеческого рода половым путем. Поэтому мы все (за исключением редких индивидуумов) наделены органами репродукции, то есть органами, отвечающими за воспроизведение себе подобных членов человеческого мира. Это значит, что у каждого из нас есть огромный потенциал реализации планов Природы, если мы сами этот потенциал не приглушим или устраним.
Поэтому мы все (за исключением редких индивидуумов) наделены органами репродукции, то есть органами, отвечающими за воспроизведение себе подобных членов человеческого мира. Это значит, что у каждого из нас есть огромный потенциал реализации планов Природы, если мы сами этот потенциал не приглушим или устраним.
Процесс воспроизведения потомства включает в себя выработку нормальных женских половых клеток (яйцеклеток), выработку достаточного количества полноценных мужских половых клеток (сперматозоидов), передвижение половых клеток по маточным трубам (поэтому нормальное количество и нормальная подвижность сперматозоидов очень важны для зачатия), где возникает оплодотворение яйцеклетки, передвижение эмбриона в полость матки по маточной трубе, и его нормальное внедрение в стенку матки (имплантация) с дальнейшим нормальным развитием плода. Я повторяю слово «нормальный», потому что при наличии хотя бы незначительного отклонения от принятых норм тех или иных показателей с точки зрения современной медицины, процесс зачатия и развития беременности может быть нарушен. Чаще всего в проблемах зачатия ребенка винят женщин, и те, одевая на себя добровольно и покорно этикетку «бесплодная», начинают проходить через бесконечные диагностические исследования, которые нередко назначаются коммерчески-ориентированными врачами, целью которых является получение максимального дохода от запрограммированной ими женщины-зомби. Хотя роль женщины в вынашивании потомства первоочередная, однако без здорового зачатия не может быть здорового потомства. Даже при наличии технологий искусственного оплодотворения, когда оплодотворение проходит «в пробирке», эти виды репродукции человека не будут успешными, если мужские и женские половые клетки не качественные.
Чаще всего в проблемах зачатия ребенка винят женщин, и те, одевая на себя добровольно и покорно этикетку «бесплодная», начинают проходить через бесконечные диагностические исследования, которые нередко назначаются коммерчески-ориентированными врачами, целью которых является получение максимального дохода от запрограммированной ими женщины-зомби. Хотя роль женщины в вынашивании потомства первоочередная, однако без здорового зачатия не может быть здорового потомства. Даже при наличии технологий искусственного оплодотворения, когда оплодотворение проходит «в пробирке», эти виды репродукции человека не будут успешными, если мужские и женские половые клетки не качественные.
От чего зависит качество половых клеток? Яйцеклетки и сперматозоиды, хотя и имеют одинаковые этапы деления (от простого деления в виде митоза до более сложного полового – мейоза или гаметогенеза), тем не менее их выработка в организме женщины и мужчины зависит от многих факторов.
Знаете ли вы, что то, что дается мужчине и женщине в виде первичных половых клеток (гамет) еще в процессе роста и развития эмбриона, является первым и самым важным звеном для будущего воспроизведения потомства в жизни каждого родившегося человека? В течение первых недель после зачатия, эти клетки путешествуют (мигрируют) по своим законам (пока что не познанным до конца учеными) из эмбриона наружу и потом обратно в эмбрион.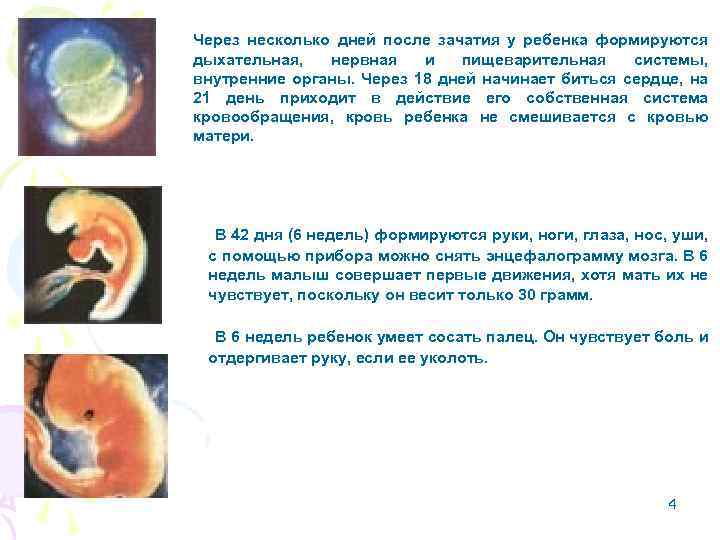 Хотя пол ребенка определяется комбинацией двух половых хромосом, Х и У, однако наличие именно У-хромосомы включает выработку мужских половых гормонов и развитие плода по мужскому типу.
Хотя пол ребенка определяется комбинацией двух половых хромосом, Х и У, однако наличие именно У-хромосомы включает выработку мужских половых гормонов и развитие плода по мужскому типу.
Созревание сперматозоидов у мужчин происходит в яичках, но ряд других половых органов (желез) принимает участие в формировании качественной здоровой спермы – жидкости с определенными свойствами, содержащей сперматозоиды. Процесс созревания сперматозоидов занимает приблизительно 64 дня, но это не значит, что этот процесс скачкообразный. Каждый день у здорового мужчины образуется до 100 млн сперматозоидов! Другими словами, процесс созревания спермы у мужчин постоянный и непрерывный, от момента полового созревания в подростковом возрасте до глубокой старости, однако качество спермы и сперматозоидов зависит от многих факторов, в том числе и от возраста. С возрастом количество нездоровых мужских половых клеток увеличивается, что негативно сказывается на их подвижности и способности оплодотворять яйцеклетку.
У женщин процесс созревания половых клеток отличается от такового у мужчин. Дело в том, что, все, что получает женский организм в виде женских половых клеток и чем потом владеет всю жизнь с значительным уменьшением их количества и качества, появляется в самом начале внутриутробного развития плода-девочки. Это значит, что запасы яйцеклеток иссякают постоянно, а не воспроизводятся ежедневно, как у мужчины с момента его полового созревания. Другими словами, каждый день, начиная с внутриутробного периода и заканчивая глубокой старостью, женщины теряют женские половые клетки и никогда их не обретают заново. Яйцеклетки не возобновляются! Поэтому яичники нужно беречь, как зеницу ока, с момента рождения девочки и потом всю взрослую жизнь, особенно если девушка-женщина планирует стать матерью в будущем.
Как важное дополнение, скажу, что такая серьезная процедура, как лапароскопия (малая полостная операция, когда в брюшную полость вводится специальный инструмент для осмотра органов малого таза) не должна применяться у женщин, планирующих беременность, без наличия строгих показаний для этого. Во всем мире количество проводимых лапароскопий снизилось значительно, потому что одним из серьезных побочных эффектов этого исследования является нарушение работы яичников, что часто ведет к бесплодию. В бывших странах Союза лапароскопия стала коммерческим видом диагностики, так как весьма дорогостоящая, и позволяет получить колоссальную прибыль врачу или лечебному учреждению на чуть ли не поголовном проведении лапароскопий.
Во всем мире количество проводимых лапароскопий снизилось значительно, потому что одним из серьезных побочных эффектов этого исследования является нарушение работы яичников, что часто ведет к бесплодию. В бывших странах Союза лапароскопия стала коммерческим видом диагностики, так как весьма дорогостоящая, и позволяет получить колоссальную прибыль врачу или лечебному учреждению на чуть ли не поголовном проведении лапароскопий.
Последние данные науки предполагают наличие дополнительного ресурса женских половых клеток, возникающих «по ходу жизни», однако не доказано активное участие этих клеток в процессе воспроизведения потомства. Таким образом, вся надежда только на то, что имеется в яичниках.
В процессе потери женских половых клеток есть три ключевых периода, когда эта потеря ускоряется, и при этом гибнет очень большое количество яйцеклеток.Первый пик выпадает на 20-ю неделю беременности, когда из резерва в 7-10 млн гамет у девочки-плода остается около 2 млн половых клеток. В этот период, пройдя простое деление (митоз), гаметы формируют фолликулы (пузырьки). Многим пузырькам так и не суждено вырасти до больших размеров и воспроизвести зрелую женскую половую клетку.
В этот период, пройдя простое деление (митоз), гаметы формируют фолликулы (пузырьки). Многим пузырькам так и не суждено вырасти до больших размеров и воспроизвести зрелую женскую половую клетку.
Второй период массовой гибели яйцеклеток связан с рождением девочки. У новорожденной девочки имеется около 1-2 миллионов яйцеклеток –ооцитов. В этот период уровень женских половых гормонов (эстрогенов) в организме ребенка повышен, так как большую часть этих гормонов девочка получает от матери перед родами. Многие фолликулы начинают расти, но так как уровень эстрогенов быстро понижается (материнские гормоны распадаются и выводятся с организма, а у самой девочки уровень собственного эстрогена очень низкий), не достигнув полноценного развития, многие из фолликулов перестают расти и регрессируют. Большинство фолликулов погибает в процессе апоптоза (программированной клеточной гибели). Нередко у новорожденной девочки наблюдается невыраженное влагалищное кровотечение, так внутренняя выстилка матки (эндометрий) тоже отслаивается из-за резкого понижения эстрогенов.
Третий период гибели большого количества яйцеклеток происходит в первые годы полового созревания. На момент первой менструации у девочки есть около 400 000 ооцитов. Уровень эстрогенов снова повышается, и это снова приводит к интенсивному росту большого количества фолликулов. Однако большинство из них снова останавливается в росте и регрессирует. Под конец полового созревания в каждом яичнике девушки имеется около 25 000 ооцитов, которые дальше продолжают гибнуть.
Считается, что женщина с регулярным менструальным циклом производит около 400 зрелых ооцитов (по некоторым данным 300-500) в течение своей жизни. Это не значит, что она может быть беременна 400 раз, потому что не все яйцеклетки полноценны, и нужно также исключить периоды жизни, когда женщина не имеет открытых половых контактов с мужчиной. Считается, что обычно после 37 лет у большинства женщин начинается период ускоренной гибели яйцеклеток. Когда количество яйцеклеток достигает 1000, обычно наступает климакс, что наблюдается ближе к 50 годам.
Здесь необходимо вспомнить о таком важном факторе как возраст. Существует понятие хронологического и биологического возрастов. Хронологический возраст – это возраст в годах, месяцах, днях от момента рождения человека. Биологический возраст, с точки зрения медицины, определяется уровнями гормонов и других веществ, связанных с процессом старения, а, с точки зрения репродукции женщины, этот возраст учитывает яичниковый резерв фолликулов и возможность женщины воспроизводить потомство. Поэтому биологически старыми могут быть женщины и в 30 лет. Оказывается, что яйцеклетки не только созревают и выходят за пределы яичника для оплодотворения, что называется овуляцией, но и стареют так же, как и люди. Хорошо, если процесс старения женских половых клеток происходит после овуляции, но у некоторых женщин они стареют до овуляции. Такие яйцеклетки не способны к оплодотворению, или же в случае оплодотворения, их деление будет некачественным, что в конце концов приведет к некачественной имплантации и потере беременности. Современная медицина позволяет определить качество яйцеклеток и сперматозоидов, и определить причину бесплодия у большинства семейных пар.
Современная медицина позволяет определить качество яйцеклеток и сперматозоидов, и определить причину бесплодия у большинства семейных пар.
Проблемы, которые связаны с возрастом, еще и в том, что качество половых клеток драматически ухудшается. Увы, яичники – это первые органы, начинающие процесс старения в весьма раннем хронологическом возрасте – в 25-26 лет. Как бы мы не старались перехитрить нашу природу отсрочкой воспроизведения потомства, но она дала нам весьма узкое окно получения здорового потомства с наименьшим количеством осложнений как у матери, так и ребенка – от 21 до 25 лет, или приблизительно 4-5 лет.
Конечно же, женщины беременеют и в более раннем возрасте, и в более позднем, и рожают вполне здоровых детей. Но если мы говорим о самых оптимальных рамках с самым оптимальным результатом, то это именно возраст в 21-25 лет.
Важно понимать, что, если вы начинаете обнаруживать у себя на лице морщинки, то точно также стареют ваши внутренние органы, а не только кожа лица. Стареет все тело, у каждого с разной скоростью обменных процессов, вовлеченных в старение. Так что, разговоры о том, что у вас еще время создать семью и родить детей, если вам уже за 30, являются в какой-то степени розовыми очками, которые вы одеваете на себя умышленно. Ибо не все так просто и легко, как вы думаете, если речь идет о репродукции человека.
Стареет все тело, у каждого с разной скоростью обменных процессов, вовлеченных в старение. Так что, разговоры о том, что у вас еще время создать семью и родить детей, если вам уже за 30, являются в какой-то степени розовыми очками, которые вы одеваете на себя умышленно. Ибо не все так просто и легко, как вы думаете, если речь идет о репродукции человека.
Теперь вернемся к вопросу созревания женских половых клеток, чтобы знать, когда же женщина может забеременеть, а когда нет.
Месячный цикл, то есть период от первого дня менструации (всегда от первого дня!) до первого дня следующей менструации, делится на две фазы, разграниченные днем созревания яйцеклетки и днями менструации: на эстрогеновую (первая фаза, фаза пролиферации) и прогестероновую (лютеиновая, вторая фаза, фаза секреции), зависящие от выработки определенных женских гормонов – эстрогенов и прогестерона. Вторая фаза всегда более стабильна и длится обычно 14-15 дней Эта стабильность связана с тем, что яйцеклетка созрела, и дальше, если она не оплодотворена и беременность не произошла, то женский организм быстро готовится к новому циклу, освобождая матку от старой выстилки (эндометрия) путем ее отторжения в виде менструации. Поэтому, когда некоторые врачи ставят диагноз недостаточности прогестероновой фазы, то это весьма ошибочный диагноз, выставленный всего лишь по одному результату анализа крови. И «жуют» многие женщины прогестерон, он же дюфастон, он же утрожестан, он же другие названия, веря в то, что именно этот препарат поможет им забеременеть. О бессмысленности и вреде назначения прогестерона большинству женщин читайте в статье «Прогестероновая нация».
Поэтому, когда некоторые врачи ставят диагноз недостаточности прогестероновой фазы, то это весьма ошибочный диагноз, выставленный всего лишь по одному результату анализа крови. И «жуют» многие женщины прогестерон, он же дюфастон, он же утрожестан, он же другие названия, веря в то, что именно этот препарат поможет им забеременеть. О бессмысленности и вреде назначения прогестерона большинству женщин читайте в статье «Прогестероновая нация».
http://www.babyblog.ru/user/olesya21_86/9748
Вы должны понимать, что вторая фаза полностью зависит от качества первой фазы. Первая фаза может быть весьма короткой, и наоборот, длительной, поэтому месячный цикл в норме может быть от 14 до 40 дней, хотя чаще всего мы говорим о нормальных циклах в 21-35 дней. Классических циклов «тютелька-в-тютельку», когда женщина менструирует каждые 28 дней, в реальной жизни не бывает, так как существует слишком много факторов, влияющих на продолжительность цикла. Нормой считаются колебания цикла в 7 дней в обе стороны, или другими словами, менструации могут начаться на неделю раньше или позже по сравнению с предыдущим циклом. Многие женщины хватаются за голову и сразу же в панике бегут к врачу, если у них менструация была с задержкой в 2-3 дня, или, наоборот, началась чуть раньше. И, к сожалению, некоторые врачи пользуются этим не с пользой для перепуганных женщин.
Таким образом, в первой фазе происходит созревание яйцеклетки, которая находится в специальном пузырьке (фолликуле) в яичнике. Обычно рост начинают несколько фолликулов в обеих яичниках., но после 7-8-го дня цикла только один (реже два) фолликул растет дальше, чтобы между 13-16 днем (в среднем, на 14-й день) лопнуть, что называется овуляцией. Часто женщины ошибочно думают, что яичники работают поочередно. Многие врачи тоже имеют весьма ошибочное представление о работе женской репродуктивной системы. Всегда работает два яичника, и рост фолликулов с началом менструации происходит в обеих яичниках сразу. И только приблизительно на 7 день цикла (обычно это 3-й день после завершения менструации) в одном из яичников начинает доминировать рост фолликула, который завершится овуляцией. Но яичники продолжают работать, как и работали, потому что им необходимо избавиться от тех фолликулов, которые начали рост, но не стали доминирующими.
Но яичники продолжают работать, как и работали, потому что им необходимо избавиться от тех фолликулов, которые начали рост, но не стали доминирующими.
При овуляции зрелая яйцеклетка – женская половая клетка, готовая к оплодотворению, выходит за пределы яичника и оказывается в брюшной полости, однако она тут же «всасывается» в маточную трубу, один конец которой имеет воронку со специальными отростками. Яйцеклетка способна к оплодотворению всего 12-24 часа, а дальше она гибнет и рассасывается, если зачатия ребенка не произошло. Так что, семейные пары, планирующие беременность, должны понимать, что время, когда может произойти зачатие ребенка, весьма ограничено. Если учесть, что яйцеклетка стареет с момента овуляции, а некоторые могут начать старение и до овуляции, то окно успешного зачатия очень узкое.
Направляясь в ампулярную часть маточной трубы (самую широкую), женская половая клетка встречается здесь с мужскими половыми клетками (сперматозоидами), которые начинают активно атаковать яйцеклетку, погибая при этом, однако не без цели – их содержимое разжижает толстую стенку яйцеклетки. Наконец, одному «счастливчику» удается проникнуть во внутрь яйцеклетки, которая его, практически, поглощает. Сперматозоид теряет в процессе зачатия свой хвостик чаще всего. Таким образом, утверждение о том, что для зачатия ребенка достаточно одного сперматозоида, не совсем точное. В природных условиях должны быть миллионы активно подвижных сперматозоидов, которые играют очень важную роль в зачатии, но оплодотворяет яйцеклетку всего лишь один сперматозоид.
Наконец, одному «счастливчику» удается проникнуть во внутрь яйцеклетки, которая его, практически, поглощает. Сперматозоид теряет в процессе зачатия свой хвостик чаще всего. Таким образом, утверждение о том, что для зачатия ребенка достаточно одного сперматозоида, не совсем точное. В природных условиях должны быть миллионы активно подвижных сперматозоидов, которые играют очень важную роль в зачатии, но оплодотворяет яйцеклетку всего лишь один сперматозоид.
Дальше, оплодотворенная яйцеклетка движется по маточной трубе к матке, проходя при этом несколько делений – так возникает зародыш. Процесс передвижения занимает от 4 до 6 дней. Приблизительно через 30 часов после оплодотворения яйцеклетки сперматозоидом, происходит ее первое деление, от которого во многом будет зависеть протекание и всей беременности. Ученые, занимающиеся вопросами репродуктивных технологий, позволяющих создавать эмбрионы искусственно, выяснили, что если первое деление произошло некачественно, неравномерно, то плодное яйцо может быть некачественным, что приведет к его плохой имплантации, а значит, такая беременность в большинстве случаев закончится ее прерыванием. Клетки, которые возникают при делении оплодотворенной яйцеклетки, называются бластомерами, а сам эмбрион в таком состоянии – зиготой. Сначала деление происходит без роста этих клеток, то есть размеры эмбриона сохраняются те же. Когда эмбрион достиг 16-клеточного строения, происходит дифференциация его клеток и их увеличение в размерах. На этом этапе деления эмбрион называется морулой, и в таком состоянии он входит в полость матки. Деление продолжается и как только появляется жидкость внутри морулы, эмбрион называется бластоцистом. Бластоцист содержит примитивные ворсины – хорион (отсюда и название гормона – «хорионический гонадотропин»), с помощью которых начинается процесс имплантации.
Клетки, которые возникают при делении оплодотворенной яйцеклетки, называются бластомерами, а сам эмбрион в таком состоянии – зиготой. Сначала деление происходит без роста этих клеток, то есть размеры эмбриона сохраняются те же. Когда эмбрион достиг 16-клеточного строения, происходит дифференциация его клеток и их увеличение в размерах. На этом этапе деления эмбрион называется морулой, и в таком состоянии он входит в полость матки. Деление продолжается и как только появляется жидкость внутри морулы, эмбрион называется бластоцистом. Бластоцист содержит примитивные ворсины – хорион (отсюда и название гормона – «хорионический гонадотропин»), с помощью которых начинается процесс имплантации.
Что происходит в женском организме пока оплодотворенная яйцеклетка продвигается по маточной трубе? Идет подготовка матки к приему плодного яйца. Если в первую фазу внутренняя выстилка матки, которая называется эндометрием, нарастает (клетки делятся и растут), то во второй половине цикла, после овуляции, они насыщаются питательными веществами – эта фаза называется также фазой секреции, в то время как первая фаза цикла называется фазой пролиферации..jpg) Толщина эндометрия хотя и играет определенную роль в прикреплении плодного яйца в матке, но куда большую роль играет качество эндометрия, что достигается именно во вторую фазу цикла благодаря росту уровня прогестерона. Многие женщины бегают на бесконечные УЗИ для измерения толщины эндометрия. В норме у большинства женщин репродуктивного возраста эндометрий имеет толщину 5-8 мм (средние показатели).
Толщина эндометрия хотя и играет определенную роль в прикреплении плодного яйца в матке, но куда большую роль играет качество эндометрия, что достигается именно во вторую фазу цикла благодаря росту уровня прогестерона. Многие женщины бегают на бесконечные УЗИ для измерения толщины эндометрия. В норме у большинства женщин репродуктивного возраста эндометрий имеет толщину 5-8 мм (средние показатели).
А теперь продолжим наше путешествие по женскому организму не в направлении движения оплодотворенной яйцеклетки, а поговорим о гормонах беременности, а точнее, о тех веществах, которые могут появляться в крови и других жидкостях женщины с появлением беременности. Очень часто женщины меня спрашивают, какой шанс у них забеременеть в течение одного месячного цикла. Этот вопрос связан с другим: как можно знать, что женщина беременна?
Итак, я напомню вам, что яйцеклетка созревает в первой половине цикла, но пока она внутри фолликула, оплодотворение невозможно. Однако, всегда важно помнить, что сперматозоиды могут находиться в маточных трубах до 7 дней и сохранять оплодотворяющую способность до 5 дней. Это означает, что чем ближе половой акт к моменту овуляции, тем больший шанс возникновения беременности. А так как никто не знает, когда именно наступит овуляция – момент (не период времени!) выхода яйцеклетки, то спекулировать точным определением этого момента не стоит при серьезном планировании беременности.
Однако, всегда важно помнить, что сперматозоиды могут находиться в маточных трубах до 7 дней и сохранять оплодотворяющую способность до 5 дней. Это означает, что чем ближе половой акт к моменту овуляции, тем больший шанс возникновения беременности. А так как никто не знает, когда именно наступит овуляция – момент (не период времени!) выхода яйцеклетки, то спекулировать точным определением этого момента не стоит при серьезном планировании беременности.
Если говорить о шансе возникновения беременности у здоровой женщины молодого репродуктивного возраста (20-26 лет), то в нескольких медицинских источниках вы найдете цифру – 22% в месяц. Как определялся этот процент? Насколько он правдивый? Что подразумевается под этим шансом?
Чтобы понять, какой именно шанс забеременеть и родить ребенка в срок у здоровой женщины, поговорим, как может быть диагностирована беременность на ранних сроках. Многие из вас сразу упомянут тесты на беременность. Совершенно верно, этими тестами можно определить беременность, когда уже произошла имплантация, и уровень гормона беременности в моче достиг тех показателей, когда тесты могут «поймать» этот подъем гормонального уровня. Но до этого момента разве нет беременности? Как ее можно определить?
Но до этого момента разве нет беременности? Как ее можно определить?
Начнем со всем известного гормона беременности (и не только беременности) – прогестерона. Откуда у женщины прогестерон? Он вырабатывается яичниками, особенно тем участком, где произошла овуляция. Фолликул лопнул, яйцеклетка вышла, и объем лопнувшего фолликула быстро заполняется кровью (что на УЗИ может выглядеть как кровотечение в яичнике и что шокирует некоторых малограмотных врачей, и они направляют такую женщину на срочную операцию), и пока яйцеклетка путешествует по маточной трубе, происходит формирование двух основных видов клеток в лопнувшем фолликуле, который становится желтым телом. Одни клетки начинают интенсивно вырабатывать прогестерон для того, чтобы пока яйцеклетка путешествует, матка успела подготовиться к ее принятию. Другие клетки вырабатывают женские половые гормоны (эстрогены) и мужские половые гормоны (андрогены) в незначительном количестве. Благодаря росту уровня прогестерона, эндометрий матки становится «сочным», рыхлым, наполненным большим количеством веществ, важных для имплантации плодного яйца.
Период внедрения и прикрепления плодного яйца врачи называют окном имплантации. Вне этого окна прикрепление плодного яйца невозможно! Если под влиянием наружных и внутренних факторов этот период укорачивается, или стадийность изменений в эндометрии нарушается, имплантация тоже может нарушиться и закончиться выкидышем.
Пик уровня прогестерона в крови достигается приблизительно на 5-7 день после овуляции, и в этом проявляется удивительная рациональность женской природы. Добравшись до полости матки на 4-6 день после овуляции и зачатия (это третья неделя беременности!), плодное яйцо (бластоцист) находится в ней от одних до трех суток в «подвешенном состоянии», то есть, будучи не прикрепленным еще к стенке матки. Получается, что беременность уже есть, но, с другой стороны, ее еще нет, потому что плодное яйцо может быть удалено маткой до его имплантации, и женщина об этом не будет знать. Это не настолько страшно и ужасно, как некоторым может показаться. Чаще всего удаляются неполноценные плодные яйца, которые не могут прикрепиться к стенке матки. За эти 2-3 дня нахождения в «подвешенном состоянии» плодное яйцо выделяет специальные вещества, которые подавляют защитные силы матери, потому что оно является инородным телом для организма матери. Прогестерон же в свою очередь подавляет сократительную способность мышц матки, то есть успокаивает ее реакцию на инородное тело, расслабляет матку, позволяя плодному яйцу имплантироваться. Таким образом, начинается процесс имплантации, или внедрения-прикрепления плодного яйца к одной из стенок матки.
Рост уровня прогестерона приводит также и к тому, что в эндометрии появляются специальные формирования – пиноподы, которые чем-то напоминают щупальца (пальцы). Они появляются между 19 и 21 днем менструального цикла и существуют всего 2-3 дня (при 28-дневном цикле). Их появление приводит к тому, что матка уменьшается в размерах, как бы сжимается за счет этих выступов вовнутрь, а сама полость тоже уменьшается в размерах, приближая стенки матки к плавающему в ней плодному яйцу – природа уменьшает дистанцию между маткой и плодным яйцом для успешного его прикрепления. Пока плодное яйцо не прикреплено к матке, источником его питания становится внутриматочная жидкость, выделяемая клетками эндометрия под влиянием высокого уровня прогестерона.
Пока плодное яйцо не прикреплено к матке, источником его питания становится внутриматочная жидкость, выделяемая клетками эндометрия под влиянием высокого уровня прогестерона.
Важно понимать, что максимальное повышение прогестерона наблюдается не на 21-22 день менструального цикла, а на 5-7 день после овуляции. Уловили разницу? При 28-дневном цикле это будет 21-й день, а при циклах короче или длиннее 28 дней пик повышения прогестерона будет выпадать на другие дни менструального цикла. Те врачи, которые не понимают или не знаю специфику колебания уровней гормонов у женщин, посылают своих пациенток на определение гормонального фона в определенные дни цикла, и если уровень прогестерона ниже того, который они ожидают получить на 21-й день, тут же ставится диагноз недостаточности прогестероновой фазы и назначается лечение в виде прогестерона, что крайне неправильно и может иметь немало побочных эффектов для всей женской репродуктивной системы. Ведь прогестерон подавляет овуляцию! Если его принимать до овуляции, беременности не ждите.
А теперь я раскрою вам еще один секрет зачатия. Можно ли знать, что женщина беременна, еще до имплантации? Некоторые женщины говорят, что они чувствуют внутри себя какие-то странные ощущения, неописуемые словами, еще до задержки менструации. И что, в таком случае, биохимическая стадия беременности, когда якобы беременность есть, но имплантация еще не произошла?
Оказывается, о том, что произошло зачатие, можно знать буквально в считанные часы. В 1974 году в медицинской литературе появились первые данные о, так называемом, раннем факторе беременности (Early Preganancy Factor, фактор ранней беременности), хотя о нем знали еще в 1968 году. Более сорока лет ученые спорили, что собой представляет этот фактор по химической природе, так как в течение этого периода времени было обнаружено, что с первых минут после оплодотворения яйцеклетка выделяет несколько видов белков (пептидов, протеинов), которые различны по строению, однако являются факторами, подающими сигнал всему организму матери о перестройке его в режим беременности. Последние данные говорят о том, что таким веществом может быть чаперонин-10.
Последние данные говорят о том, что таким веществом может быть чаперонин-10.
Ранний фактор беременности можно обнаружить в крови женщины в течение 24-48 часов после зачатия. Уровень этого фактора растет в первом триместре, однако полностью фактор исчезает перед родами. Исследования показали, что у здоровых женщин репродуктивного возраста при менструальном цикле в 18-28 дней, этот фактор был обнаружен после незащищенного полового акта в 67% случаев. Таким образом, шанс зачатия ребенка у здоровой молодой женщины – 67% в месяц. Другие данные подтвердили эти показатели с небольшими колебаниями процента. Однако, фактор ранней беременности понижается сразу же после гибели эмбриона. Поэтому выяснилось, что в 78% случаев зачатия эмбрионы гибнут по причине своей неполноценности. Это означает, что 22% эмбрионов успешно имплантируются, и беременность будет подтверждена появлением в крови женщины хорионического гонадотропина. Другими словами, около 80% всех зачатий не завершается беременностью. До срока вынашивается около 20% зачатых беременностей. Но так ли это?
До срока вынашивается около 20% зачатых беременностей. Но так ли это?
Какой в реальности шанс не просто зачатия, а возникновения беременности, которую можно диагностировать традиционными методами, с учетом тех данных, что я привела выше? Оказывается, не 22% (этот показатель относится ко всем живым эмбрионам, которые смогут имплантироваться). Реальный показатель будет 14.5% с каждым месячным циклом – это показатель шанса не просто зачать ребенка, но и имплантации и развития беременности до того момента, когда она будет диагностирована другими методами.
Почему гибнут эмбрионы в таком большом количестве? По закону природного отбора. Чаще всего из-за дефектного генетического материала, а также из-за дефекта плодного яйца. В 90-92% случаев замерших и абортированных имплантированных беременностей (от 4 до 12 недель) причина потерь беременности кроется в дефектах плодного яйца. Чем старше женщина, тем у нее меньший шанс не просто зачать ребенка, но иметь нормально прогрессирующую беременность.
Из всех тех беременностей, которые подтверждены клинически (не только положительным тестом на беременность, но и УЗИ, и повышенным уровнем ХГЧ в крови), 5-20% заканчиваются самопроизвольным прерыванием до 20 недель. По европейским данным уровень диагностированных спонтанных выкидышей очень низкий – 2-5%. Речь идет о тех беременностях, которые не будут прерваны искусственно по желанию женщин. Около 40% замерших беременностей на ранних сроках связаны с анэмбрионической беременностью, то есть беременностью без развивающегося эмбриона внутри плодного яйца – пустое яйцо. Если у женщины обнаружили пустое плодное яйцо, хвататься за голову и терять сознание не нужно. Это довольно частое явление в жизни женщин, планирующих беременность. Обычно матка выбрасывает такое плодное яйцо самостоятельно, и в чистках женщины не нуждаются. Увы, чаще всего женщин «кладут под кюретку», и хуже всего, могут так «усердно почистить», что удалят функциональный слой эндометрия и сделают женщину бесплодной на всю оставшуюся жизнь.
Существует также еще один феномен – чаще всего прерываются первые беременности. Другими словами, у большинства женщин первая беременность не удачная. Опять же, паниковать и горевать по этому поводу не нужно, как и не нужно потом долго «копаться» в себе в поисках причины потери беременности. Понять такой неприятный казус женской природы можно. Плодное яйцо – это инородное тело для женщины, и чтобы оно прижилось в матке, происходит многоступенчатый процесс «привыкания» женщины к этому инородному телу. Считается, что иммунная реакция женщин, у которых не было беременностей, на первую беременность весьма агрессивная – женский организм только учится «взаимодействовать» с продуктом концепции. Это приводит к тому, что имплантация может быть весьма не успешной и матка выбрасывает плодное яйцо.
Если эмбрион гибнет, уровень раннего фактора беременности понижается и исчезает с организма женщины в течение суток. Низкие уровни фактора находят у женщин с внематочной беременностью, а также при неудачной имплантации эмбрионов после ЭКО (экстракорпоральное оплодотворение). Если у беременной женщины ранний фактор беременности не определяется, то прогноз такой беременности плохой.
Если у беременной женщины ранний фактор беременности не определяется, то прогноз такой беременности плохой.
Казалось бы, наконец-то можно знать, беременна женщина или нет еще с первых часов после зачатия. Однако, метод определения раннего фактора беременности не нашел практического применения. Почему? Во-первых, до сих пор нет четкого представления о том, что собой представляет этот фактор. Во-вторых, насколько этично говорить женщине: «Поздравляем, зачатие состоялось, но шанс потери эмбриона у вас почти 80%»? Многие женщины не понимают разницы между понятиями «зачатие» и «беременность». Под последней понимают не биохимическую фазу беременности, которая длится от момента зачатия до момента успешной имплантации, а беременность как таковую, которую можно диагностировать несколькими методами и которая сопровождается признаками беременности (задержка менструации, положительный тест на ХГЧ, наличие плодного яйца с эмбрионом в полости матки). В-третьих, ученые и врачи совершенно бессильны в регуляции проявления закона природы по отбросу того, что дефектное. А нужно ли вмешиваться в этот закон, стараясь взять на себя роль Бога? Представьте себе то колоссальное разочарование женщин, особенно с рядом проблем репродуктивной системы, которые будут создавать себе дополнительный фактор бесплодия – стрессовый, бегая по лабораториям после каждого полового акта в поисках раннего фактора беременности.
А нужно ли вмешиваться в этот закон, стараясь взять на себя роль Бога? Представьте себе то колоссальное разочарование женщин, особенно с рядом проблем репродуктивной системы, которые будут создавать себе дополнительный фактор бесплодия – стрессовый, бегая по лабораториям после каждого полового акта в поисках раннего фактора беременности.
Некоторые врачи пытаются определять ранний фактор беременности в слизи шеечного канала у женщин после ЭКО, что может быть признаком удачной или неудачной имплантации, однако такое определение носит чаще экспериментальный характер, чем практический.
Но вернемся к процессу имплантации. Чаще всего имплантация проходит по задней стенке матки, так как по природе эта стенка толще, насыщена большим количеством сосудов, и находится в глубине малого таза – природа старается защитить будущее потомство всеми своими «приспособлениями». Многие врачи, проводящие УЗИ, не знают, что задняя стенка матки толще передней, и нередко пугают женщину «гипертонусом матки». Диагноз этот абсурдный и относится к категории диагнозов «нарочно не придумаешь». В других случаях прикрепление плодного яйца может проходить по передней стенке матки, иногда по боковым стенкам матки. Другие виды имплантации не являются нормой, однако это не означает, что беременность в таких случаях не будет прогрессировать, даже если прикрепление плодного яйца произошло в необычном месте.
Диагноз этот абсурдный и относится к категории диагнозов «нарочно не придумаешь». В других случаях прикрепление плодного яйца может проходить по передней стенке матки, иногда по боковым стенкам матки. Другие виды имплантации не являются нормой, однако это не означает, что беременность в таких случаях не будет прогрессировать, даже если прикрепление плодного яйца произошло в необычном месте.
Другая особенность процесса имплантации – это возникновение своеобразной воспалительной реакции в месте прикрепления плодного яйца. Как я упоминала выше, оплодотворенное плодное яйцо – это уже представитель новой жизни, а поэтому инородное тело для женщины. Поэтому при его имплантации возникает определенная борьба между матерью и будущим ребенком: принять, или не принять – вот в чем вопрос! Когда врачи проводят трансплантацию какого-то органа, они понимают, что для того, чтобы он прижился, нужно подавить защитные силы организма. В то же время признаки невыраженного воспаления в районе трансплантации являются неплохим прогностическим критерием того, что орган или биологическая ткань (кожа, например) будут прижиты хорошо. Область воспаления характеризуется улучшением кровоснабжения (поэтому и покраснение), доставкой и выработкой многих полезных веществ, а также созданием «забора» – своеобразного барьера, ограничивающего зону воспаления от других тканей организма. То же самое происходит в месте имплантации плодного яйца – создается очаг воспаления, который улучшает процесс имплантации, а, с другой стороны, ограничивает влияние всего женского организма на будущего ребенка. Если в этот период женщина принимает препараты, подавляющие воспалительную реакцию (аспирин, ибупрофен и др.), процесс имплантации может быть нарушен.
Область воспаления характеризуется улучшением кровоснабжения (поэтому и покраснение), доставкой и выработкой многих полезных веществ, а также созданием «забора» – своеобразного барьера, ограничивающего зону воспаления от других тканей организма. То же самое происходит в месте имплантации плодного яйца – создается очаг воспаления, который улучшает процесс имплантации, а, с другой стороны, ограничивает влияние всего женского организма на будущего ребенка. Если в этот период женщина принимает препараты, подавляющие воспалительную реакцию (аспирин, ибупрофен и др.), процесс имплантации может быть нарушен.
Когда начинается процесс имплантации, это, фактически, 3 недели беременности, с точки зрения современной медицины. Сам процесс прикрепления плодного яйца занимает две недели, поэтому ранние потери беременностей наблюдаются в результате плохой имплантации, и чаще всего прерываются при задержке менструации в 7-14 дней, то есть 5-6 недель беременности. Но пока произойдет задержка менструации, женщина даже не подозревает о своей беременности, а поэтому продолжает принимать ряд медикаментов, алкоголь, курит. Если вы планируете беременность, то очень важно быть осторожным в прохождении ряда диагностических тестов и приеме лекарственных препаратов, а также алкоголя, во второй половине менструального цикла. Если же лечение невозможно отложить, так как в нем есть необходимость, старайтесь не жить открытой половой жизнью в середине менструального цикла и относитесь с осторожностью к планированию беременности в такие периоды вашей жизни.
Но пока произойдет задержка менструации, женщина даже не подозревает о своей беременности, а поэтому продолжает принимать ряд медикаментов, алкоголь, курит. Если вы планируете беременность, то очень важно быть осторожным в прохождении ряда диагностических тестов и приеме лекарственных препаратов, а также алкоголя, во второй половине менструального цикла. Если же лечение невозможно отложить, так как в нем есть необходимость, старайтесь не жить открытой половой жизнью в середине менструального цикла и относитесь с осторожностью к планированию беременности в такие периоды вашей жизни.
Очень часто я получаю письма от женщин, которые в страхе за будущего ребенка готовы сделать аборт только потому, что перед менструацией им пришлось принимать антибиотики, гормоны и другие лекарственные препараты, а они не знали, что в это время уже были беременны. Нормальный прогресс беременности – это наилучший показатель нормального развития ребенка, поэтому в таких случаях не нужно хвататься за голову и бежать в абортарий. Одно прерывание беременности может закончиться бесплодием на всю оставшуюся жизнь, и таких случаев существует не мало.
Одно прерывание беременности может закончиться бесплодием на всю оставшуюся жизнь, и таких случаев существует не мало.
Хотя первые две недели прикрепления плодного яйца играют очень важную роль в отношении будущего прогноза беременности, однако в целом прикрепление проходит вплоть до 20 недель, пока не будет полностью сформировано детское место – плацента, и оно не начнет функционировать на полную силу.
Плодное яйцо, прикрепляясь к стенке матки, начинает выделять специальный гормон беременности – хоринический гонадотропин человека (ХГЧ), который, попадая в кровяное русло женщины, поддерживает функцию желтого тела в одном из яичников для постоянной выработки прогестерона, пока плацента не возьмет на себя такую роль. Между этими двумя гормонами существует тесная прямая зависимость: если имплантация проходит плохо (чаще всего из-за дефектного плодного яйца), то количество ХГЧ будет недостаточно, и функция желтого тела начнет угасать, что приведет к нехватке прогестерона для поддержки беременности. Дополнительное назначение прогестерона при некачественном прикреплении плодного яйца ситуацию не улучшает, за исключением тех случаев, когда проводят искусственное оплодотворение и подсадку эмбрионов, так как в таких случаях у женщины нет своего желтого тела. ХГЧ также является иммуноподавляющим веществом, то есть тем, которое подавляет защитные силы матери, не позволяя ей отторгнуть прикрепляющееся плодное яйцо.
При беременности желтое тело становится желтым телом беременности, и оно поддерживает развитие беременности на ранних сроках, пока плацента на начнет выделять специальные вещества, угнетающие работу желтого тела, так как она сама будет вырабатывать достаточное количество прогестерона и других гормональных веществ для нормального развития беременности. Таким образом, плод с плодными оболочками и детским местом становятся независимыми от гормонального уровня матери, в чем проявляется механизм самозащиты новой жизни.
Если беременность не возникла, то желтое тело функционирует приблизительно 14 дней (поэтому вторая фаза цикла всегда стабильнее первой), уровень прогестерона медленно понижается, и в итоге на месте желтого тела образуется рубец, который называется белым телом.
Когда в кровяное русло женщины попадает ряд факторов беременности и ХГЧ, мы говорим о биохимической стадии ранней беременности. Обычно женщины не ощущают изменений в своем организме, вплоть до задержки месячных. И только единицы из нескольких тысяч или десятков тысяч женщин могут ощутить определенные изменения в своем теле, связанные с началом беременности. Однако, это не будет тошнота и рвота, или вздутие живота, болезненность груди – все это появится позже. Это будут специфические ощущения, весьма индивидуальные, которые многие женщины не могут охарактеризовать – скорее всего, чувство присутствия новой жизни в их организме. До задержки менструации почти все женщины не догадываются о том, что они беременны, хотя многие надеются на это.
Таким образом, учитывая весь процесс зачатия и имплантации, важно понимать, что на начало очередных месячных у вас уже минимум 4-4.5 недель беременности, хотя первые две недели вы беременной не были! А впереди еще не менее 8 месяцев беременности. Поэтому не превращайте начало беременности в ажиотаж, мотание по аптекам и УЗИ кабинетам, не паникуйте, все ли в порядке, потому что будущему ребенку необходим покой вашего тела и души. Меня поражает тот факт, что некоторые женщины начинают проводить бесконечные тесты на беременность или же бегают по УЗИ, и чуть ли не теряют сознание, если тест отрицательный или же на УЗИ не могут ничего найти. Спокойствие и терпение – это неотъемлемые атрибуты материнства, поэтому, если у вас их нет или они развиты недостаточно, начните работать над их созданием уже сегодня.
А теперь поговорим о традиционных методах диагностики беременности.
Считается, что беременность в норме длится от 266 дней (38 недель) до 294 дней (42 недели) – в среднем 280 дней (40 недель) – от первого дня последней менструации. Этот срок занимает 9 месяцев календаря, однако в акушерстве один месяц составляет 4 недели – лунный месяц. Врачи не любят слово «месяц», а предпочитают слово «неделя», поэтому срок беременности выставляется в неделях и днях (например, 20 недель 5 дней). Не только женщины, но многие врачи, особенно старой школы, определяют срок по-разному, что чаще вносит больше неразберихи, чем ясности, в интерпретацию многих данных. Некоторые считают срок беременности от дня зачатия (концепции), однако не все женщины точно знают день зачатия, так как за менструальным циклом не всегда следят.
Итак, срок беременности определяется с первого дня последней менструации при условии, что менструальные циклы регулярные, то есть их продолжительность 26-30 дней, а в среднем 28 дней. Если цикл длится 35-40 дней, тогда вычитывают определенное количество дней, или же чаще всего пользуются УЗИ в 11-14 недель для уточнения срока беременности и проведения пренатального генетического скрининга.
Традиционно, акушеры используют три метода постановки диагноза беременности: клинические признаки беременности, которые включают жалобы и осмотр женщины, определение гормонов беременности в сыворотке и моче женщины, и ультразвуковое исследование (УЗИ). Часто используется комбинация нескольких методов.
Само понятие «диагноз: беременность» не совсем точное, потому что беременность – не болезнь, а всего лишь временное состояние женщины. Многие врачи пользуются термином «гестация», что тоже обозначает состояние беременности, поэтому срок беременности называется гестационным возрастом, а весь период беременности – гестационным периодом. Другое название беременности – «гравида». Им часто пользуются в обозначении количества беременностей у женщины. Например, «гравида 3» означает, что у женщины было три беременности.
Хотя беременность – это особенное состояние женщины, однако это не патологическое состояние. Слово «патологический» произошло от греческого слова «патос», что значит «страдание». Даже если беременность сопровождается ощущением дискомфорта, неприятными ощущениями, это не состояние болезни – и это важно помнить, как женщинам, так и врачам. Вспомнился старый анекдот:
В автобус входят молодые мужчина и женщина. Мужчина сразу прокричал в толпу:
– А ну-ка посторонитесь и уступите место беременной женщине!
Люди оглядываются, смотрят на женщину, а она худенькая, стройная – беременностью и «не пахне».
– Так не видно ж, чтобы женщина была беременной! – кто-то говорит.
– А вы хотите, чтобы беременность была видна сразу после полового акта? – возмущается мужчина.
Именно так ведут себя некоторые женщины (и их немало!): не успели «переспать» с мужчиной, как сразу же впадают в ажиотаж «детородной лихорадки»: «Ой, я беременна! Там внизу живота что-то заворчало… Срочно нужно сделать тест на беременность. И сбегать на УЗИ. И погадать у гадалки. Хотя мне рыба не снилась, но может я просто уже забыла, что мне снилось». И в таком «духе».
Первый признак беременности – задержка месячных. С этого и начнем. Однако у 25% женщин есть кровянистые выделения, и даже кровотечение, в первые 12 недель беременности, что может быть кровотечением имплантации, ложной менструацией или признаком прерывания беременности. Менструация может также опаздывать – частое нормальное явление в жизни многих женщин. В таких случаях необходимо подождать 7-14 дней, а потом можно провести тест на беременность. Если беременность желанная, то спешить куда-то в поисках чего-то страшного и ужасного (например, внематочной беременности) не стоит. Кто ищет, тот всегда найдет! Поэтому ищите нормальную беременность, а точнее, принимайте ее в свою жизнь терпеливо и с радостью.
У некоторых женщин появляется болезненность в груди, иногда чувство покалывания, грудь «наливается» и становится чувствительной к прикосновениям. Обычно это происходит после 6 недель беременности. Перед менструацией грудь тоже может быть болезненной. Использовать признак изменений в молочных железах для постановки диагноза беременности не желательно.
Мочевой пузырь может посылать сигналы о частых позывах на мочеиспускание, особенно ночью, что воспринимается некоторыми женщинами и врачами как воспаление мочевого пузыря. Проблема не в росте матке – она еще нормальных размеров или слегка увеличена, однако она посылает огромное количество сигналов по нервным волокнам в поясничный отдел спинного мозга. Особенность нервных сплетений в области малого таза в том, что сигналы, которые поступают от органов малого таза зачастую «перемешиваются» на уровне этих сплетений и дальше, поступая в мозг, воспринимаются человеком не всегда правильно. Таким образом, перенапряжение нервными импульсами за счет вхождения матки в ее совершенно новое по качеству состояние приводит к тому, что женщина ощущает дискомфорт в области мочевого пузыря, придатков, пояснице. Боль обычно мигрирующая, меняющая место ощущения несколько раз в день: то в правом боку кольнуло, то в левом, то спереди, то сзади.
Небольшое количество женщин жалуются на общую слабость, сонливость, усталость, изменение ощущения запахов и вкуса. Судить только по этим признакам о беременности при отсутствии задержки месячных или незначительной задержке не стоит, однако необходимо быть готовыми и к беременности тоже.
Осмотр врача может внести ясность в постановку диагноза беременности, если этот осмотр не проводится слишком рано, то есть не сразу после зачатия, и не через 1-2 дня после задержки менструации. Шейка матки начинает размягчаться в 4-6 недель беременности, однако не каждому врачу это удается определить. В около 6 недель окраска шейки матки становится синюшной, за счет увеличения кровоснабжения матки. В 6-8 недель врач может обнаружить размягчение перешейка между телом и шейкой матки. Матка находится в малом тазу, верхняя граница которого – уровень лобка. До 12 недель беременности (3 месяца) размеры матки не выходят за пределы малого таза, и только к 12 неделям верхняя граница матки (дно) доходит до уровня лобка. По размерам матка напоминает мужской кулак к этому времени. Но поскольку в малом тазу есть много места, то окружность живота/талии при этом фактически не изменяется. К тому же, если у женщины есть тошнота, рвота, понижение аппетита, что часто бывает, особенно, при первой беременности, то не исключено, что может даже произойти незначительная потеря веса тела. Изменяется также наклон матки, то есть ее тело выпрямляется, и к 12 неделям беременности уже нет ни наклонов вперед, ни наклонов назад (загиб). К 20 неделям дно матки достигает уровня пупка. Кстати, загиб матки, которого так страшно боятся женщины, является нормальным положением матки и встречается у 30% здоровых женщин. На процесс зачатия и имплантации плодного яйца не влияет.
Определение гормонов беременности – один из методов постановки диагноза. Врачи пользуются этим методом не так для определения наличия беременности, а ее прогресса, и для диагностики внематочной беременности в большинстве случаев. Хорионический гонадотропин человека (ХГЧ) вырабатывается клетками плодного яйца, из которых потом формируется плацента. Даже при отсутствии эмбриона в плодном яйце (пустое плодное яйцо), уровень ХГЧ у женщины может быть повышен. При ряде опухолей яичников и редко других органов может вырабатываться ХГЧ.
Особенность ХГЧ в том, что по своей структуре он состоит из двух субъединиц – альфы и бета: α-ХГЧ субъединица одинакова по строению с такой же субъединицой других гормонов женского организма (лютеинизирующего, фолликуло-стимуриющуего, тиреотропного), а вот β-ХГЧ субъединица уникальна в своем строении и характерна для ХГЧ беременности. Поэтому чаще всего в сыворотке крови женщины определяется β-ГЧ.
Этот гормон беременности должен достичь определенного уровня, чтобы его можно было обнаружить в сыворотке крови женщины. Измеряют уровень гормона в специальных единицах – мили- международные (интернациональные) единицы на 1 мл плазмы крови (мЕд/мл, mIU/ml), и в крови его можно обнаружить на 6-8 день после зачатия, то есть на 21-23 день менструального цикла, а моче женщины на 8-9 день после зачатия.
Существует четыре основных лаборатоных метода определения β-ХГЧ. Каждый из них расчитан на определенный минимальный уровень этого гормона в крови или моче женщины. Показатели ниже 5 мЕд/мл считаются отрицательными в отношении беременности, все показатели выше 25 мЕд/мл считаются положительными на беременность. Но опять же повторю, что единичное измерение уровня ХГЧ в сыворотке крови женщины не имеет важного практического значения, и применяется врачами крайне редко для постановки диагноза беременности.
Первые четыре недели после зачатия уровень ХГЧ растет быстро, удваиваясь каждые 2 дня. Если быть более точным, процесс количественного удвоения уровня гормона составляет 2.2 + 0.8 дня первые 4 недели. После 6-7 недель беременности скорость его роста незначительно замедляется, и удвоение может занять до 3.5-4 дней. У 85% беременных женщин удвоение уровня ХГЧ происходит каждые 48-72 часа, однако считается, что повышение уровня может быть и медленнее, что не означает, что беременность не прогрессирует и у женщины родится нездоровый ребенок. Достигнув максимальных уровней в 9-10 недель, выработка ХГЧ снижается, и после 16 недель остается на уровне показателей 6-7 недель беременности. Во второй половине беременности уровень этого гормона составляет всего 10% от максимальных показателей в 10 недель. Перед родами уровень гормона снова незначительно повышается.
Понижение уровня ХГЧ после 10 недель характеризует процесс трансформации детского места (плаценты) в орган транспорта питательных веществ. Другими словами, основная роль плаценты не гормональная, а транспортная: это мостик между матерью и плодом, по которому происходит обмен веществ и поступление необходимых питательных веществ ребенку.
Женщинам же не терпится знать о своей беременности, поэтому за последнее десятилетие огромную популярность обрели тесты на беременность, когда определяется ХГЧ в моче женщины. Такие тесты являются коммерческими в первую очередь, поэтому не все обладают высоким качеством, да и особого контроля по производству таких тестов не существует. Некоторые компании обещают положительный тест на беременность чуть ли не на 2-3 день после зачатия. Если беременность не желанна, то вполне понятно стремление некоторых женщин поскорее узнать о своей беременности и сделать аборт. Я получила не одно письмо от женщин, которых врачи «почистили» еще до задержки месячных или при задержке месячных в 1-2 дня, что никак не вписывается в каноны современной медицины.
Существует много тестов на беременность с использованием мочи женщины, которые можно обрести в аптеке, но ни один из них не обладает преимуществом, и у каждого есть свои недостатки. Как утверждают некоторые производители этих тестов, чувствительность теста составляет 99% и они позволяют определить наличие беременности за несколько дней до месячных. Однако эти тесты рассчитаны на определенный минимальный уровень ХГЧ в моче – от 25 до 2500 мЕд/мл, что обычно наблюдается на 5-й неделе беременности. Сравнительное исследование нескольких видов таких тестов показало, что наиболее достоверные результаты можно получить при уровне ХГЧ в моче в 100 мЕд/мл для 44% таких тестов. Многие тесты дают «туманные» результаты, когда вторая полоска видна нечетко. Тест считается положительным тогда, когда обе полоски четкие. Поэтому интерпретация результатов домашних тестов может быть затруднена и часто требует повторное проведение теста.
Как все диагностические лабораторные методы, определение уровня ХГЧ в крови может выдать ложно-положительный или ложно-отрицательный результат. Ложно-положительные результаты встречаются редко (0.01-1%), и наблюдаются при наличии в крови определенных видов атител (у работников животноведческих ферм, зоосадов), ревматоидного фактора, ЛГ. Обычно для уточнения диагноза проводят определение ХГЧ в моче. Ложно-отрицательные тесты β-ХГЧ в крови встречаются еще реже, и связаны с техническими погрешностями определения этого гормона. Ложно-отрицательный результат определения ХГЧ в моче бывает чаще и связан со слабой концентрацией мочи или же слишком ранним проведением теста. Ложно-положительный тест может быть при использовании некоторых медицинских препаратов, например ХГЧ для индукции овуляции.
Хотя плацента и плод вырабатывают немало других веществ, однако их появление в крови женщине не является достоверным признаком беременности, так как эти вещества могут вырабатываться организмом матери, или же их уровень на ранних сроках беременности настолько низкий, что технически определить наличие этих веществ в крови матери или ее других жидкостях и тканях трудно.
Третий метод, которым пользуются врачи для постановки диагноза беременности является ультразвуковое исследование. Вокруг УЗИ создан настоящий ажиотаж самими женщинами. Если заграничные врачи строго не рекомендуют проводить УЗИ на ранних сроках беременности только для определения ее наличия или срока, за исключением ряда показаний, то врачи постсоветских стран не только поощряют ранние УЗИ, но и проводят их несколько раз подряд в первые недели беременности. Такое спекулятивное применение УЗИ несет в себе больше коммерческое направление, чем практическое значение в постановке диагноза. Да и сами женщины превратили УЗИ чуть ли не предмет преклонения и панацею.
Почему заграничные врачи проводят УЗИ на ранних сроках беременности по строгим показаниям? УЗИ на ранних сроках беременности весьма малоинформативно, поэтому можно сделать немало ложно-отрицательных и ложно-положительных выводов. Когда идет процесс прикрепления плодного яйца, матке необходим покой. Вмешательство в этот процесс влагалищными датчиками только ради того, чтобы посмотреть, есть беременность или нет, может закончиться нарушением процесса имплантации и прерыванием беременности. Определение срока беременности до 11-12 недель имеет широкий диапазон погрешностей, а значит может быть весьма неточным. Это совершенно ложное представление о том, что, чем раньше сделать УЗИ, тем точнее определится срок беременности.
Влагалищным датчиком плодный мешок диаметром 2-3 мм можно увидеть в 4 недели и 3 дня (задержка менструации в 3 дня при цикле в 28 дней). Желточный мешок – это первая структурная часть плодного яйца, которая подтверждает наличие внутриматочной беременность, его можно увидеть при размерах плодного мешка в 5-6 мм, то есть не раньше 5 недель. С 5 по 7 неделю плодный мешок должен расти на 1 мм в день. Эмбрион можно обнаружить влагалищным датчиком, когда размеры эмбриона составляют 1-2 мм, что соответствует 5 неделям беременности.
УЗИ-врачи пользуются другими критериями постановки диагноза беременности, учитывая уровень ХГЧ в крови. Увидеть плодное яйцо можно при уровне ХГЧ не ниже 1000-2000 мЕд/мл, и по рекомендациям большинства медицинских ассоциаций и обществ, проводить УЗИ желательно при показателях уровня ХГЧ больше 2000 мЕд/мл. В большинстве случаев четкое сердцебиение эмбриона можно обнаружить только при его размерах в 5 мм, что соответствует 6-7 неделям беременности. В 5,5-6,5 недель беременности сердечный ритм эмбриона должен быть 100 ударов в минуту. В течение последующих трех недель ритм ускоряется и достигает 180 ударов в минуту.
Значит, чтобы не делать поспешные выводы, для постановки диагноза беременности должны быть один или несколько признаков беременности, а также положительный результат при использовании одного из диагностических методов.
Весь период беременности делят на три части – триместры. Такое деление определено тем, что каждый триместр имеет свои особенности в развитии плода и изменениях в женском организме, а также свои специфические осложнения беременности и причины этих осложнений.
Первый триместр длится от начала зачатия до 12 недель (некоторый врачи определяют этот период до 14 недель). Второй триместр длится от 12 до 28 недель. И третий триместр длится от 28 недель до родов (38-40 недель). Наибольшее количество потерь беременности выпадает на первый триместр, что объясняется действием природного отбора, когда сама природа отбрасывает неполноценные плодные яйца и эмбрионы. Чем ближе к родам, тем больше осложнений беременности может возникать со стороны матери, в то время как со стороны плода, наоборот, частота осложнений уменьшается. Ребенок до 12 недель называется эмбрионом, а после 12 недель и до родов – плодом. Каждый триместр имеет специфический набор исследований, которые помогают определить, нормально ли развивается беременность
источник:
blogs.mail.ru/mail/academyhf/4A3E34A7FD0DE3A9.html
Неразвивающаяся беременность | Гинекология | Направления ЦПС Медика
ОПЕРАТИВНАЯ ГИНЕКОЛОГИЯ
Внутриматочное введение противоспаечного барьера
2300
Установка Ворд-катетера при кистах бартолиневой железы
12500
Марсупиализация кисты бартолиновой железы
7000
Удаление инородного тела (ВМС) под контролем гистероскопа (без стоимости анестезии и цитологического мазка — отпечатка с ВМС)
19000
Раздельное диагностическое выскабливание полости матки и цервикального канала (без стоимости анестезии и гистологии)
10500
Выскабливание полости матки в связи с неразвивающейся беременностью (без стоимости анестезии и гистологии)
16000
Выскабливание полости матки в связи с неразвивающейся беременностью под контролем гистероскопа (без стоимости анестезии и гистологии)
24500
Вакуумная аспирация полости матки в связи с неразвивающейся беременностью (без стоимости анестезии и гистологии)
16000
Гистероскопия
Офисная гистероскопия (без стоимости анестезии и гистологии)
17000
Офисная гистероскопия с биопсией эндометрия (без стоимости анестезии и гистологии)
19000
Гистероскопия с фракционным кюретажем (раздельным диагностическим выскабливанием полости матки и цервикального канала) (без стоимости анестезии и гистологии)
24000
Офисная гистероскопия-прицельная полипэктомия (без стоимости анестезии и гистологии)
29000
Гистерорезектоскопия
Гистерорезектоскопия-иссечение внутриматочных синехий 1-2 степени (без стоимости анестезии и гистологии)
28500
Гистерорезектоскопия-рассечение внутриматочной перегородки до 2 см.(без стоимости анестезии и гистологии)
34000
Гистерорезектоскопия с консервативной миомэктомией субмукозного узла до 3 см. (без стоимости анестезии и гистологии)
36500
Гистерорезектоскопия-прицельная полипэктомия (без стоимости анестезии и гистологии)
28000
Гистерорезектоскопия при внутриматочной патологии 2 категории сложности (без стоимости анестезии и гистологии)
35000
Врач акушер-гинеколог
Врач акушер-гинеколог, первичный приём
2100
Врач акушер-гинеколог, повторный приём
1900
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём
2300
Врач акушер-гинеколог (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём
2100
Врач акушер-гинеколог Танчук Е.В., первичный приём
2600
Врач акушер-гинеколог Танчук Е.В., повторный приём
2400
Врач акушер-гинеколог к.м.н. Басос А.С., первичный приём
3500
Врач акушер-гинеколог к.м.н. Басос А.С., повторный приём
3200
Врач акушер-гинеколог Волкова А.В., первичный приём
2600
Врач акушер-гинеколог Волкова А.В., повторный приём
2400
Врач акушер-гинеколог Захарова О.В., первичный приём
2600
Врач акушер-гинеколог Захарова О.В., повторный приём
2400
Врач акушер-гинеколог Бокач О.М., первичный приём
2600
Врач акушер-гинеколог Бокач О.М., повторный приём
2400
Врач акушер-гинеколог эндокринолог, первичный приём
2300
Врач акушер-гинеколог эндокринолог, повторный приём
2100
Врач акушер-гинеколог подростковый и детский, первичный приём
1750
Врач акушер-гинеколог подростковый и детский, повторный приём
1350
Врач акушер-гинеколог, прием по беременности, первичный прием
2600
Врач акушер-гинеколог, прием по беременности, повторный приём
2400
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), первичный приём
2000
Врач акушер-гинеколог подростковый и детский (высшая категория/кандидат медицинских наук/доктор медицинских наук), повторный приём
1800
Консультация акушера-гинеколога по вопросам планирования семьи, первичный приём
2300
Консультация акушера-гинеколога по вопросам планирования семьи, повторный приём
2000
Гинекологи рассказали о влиянии коронавируса на развитие плода
Заражение COVID-19 во время беременности может сказаться не только на здоровье матери, но и на развитии ребенка, считают акушеры-гинекологи. Так, коронавирус может повлиять на замедление роста плода, спровоцировать неверную закладку его жизненно важных органов, а также привести к недоношенности ребенка. Эксперты в сфере гинекологии рассказали «Газете.Ru», из-за чего могут возникнуть подобные патологии и как их избежать.
Если женщина подхватила коронавирусную инфекцию во втором триместре беременности, это может привести к замедлению развития плода, заявила председатель организации «Совет матерей», врач-педиатр Татьяна Буцкая.
При этом существует вероятность, что влияние COVID-19 на ребенка сохранится и после выздоровления будущей мамы, считает эксперт. «Так, в первом триместре вирус, перенесенный беременной, может повлиять на рост плода, а во втором — вызвать замедление развития ребенка», — сообщила медик.
По ее словам, такие последствия связаны с дыхательной недостаточностью – у женщины на поздних сроках беременности живот давит на легкие, таким образом уменьшая их объем.
Помимо этого, коронавирус также поражает эритроциты (красные кровяные тельца, обеспечивающие снабжение организма кислородом, — «Газета.Ru»), рассказал акушер-гинеколог Владимир Сурсяков.
«Эритроциты теряют возможность переносить кислород, соответственно плод начинает испытывать кислородное голодание, поэтому автоматически замедляется и его рост, и развитие»,
— пояснил врач «Газете.Ru».
В свою очередь доктор медицинских наук, акушер-гинеколог клиники «Семейная» Камиль Бахтияров в разговоре с «Газетой.Ru» подчеркнул, что опасаться стоит только больным, у которых COVID-19 проходит в среднетяжелой и тяжелой формах, и именно в период второго или третьего триместра.
По словам медика, при таком течении болезни плоду может настолько не хватать кислорода, что врачи — для того, чтобы облегчить состояние ребенка — нередко прибегают к прерыванию беременности путем кесарева сечения.
В этом случае от невозможности дышать зачастую страдает и сама женщина, поэтому данную операцию проводят также и для того, чтобы сохранить жизнь роженицы, сообщала ранее профессор Оксфордского университета в Великобритании Мариан Найт телеканалу «Би-би-си».
Британский гинеколог больницы Королевы Шарлотты и Челси Эд Муллинс также заявлял, что при развитии дистресс-синдома (дыхательное расстройство, — «Газета.Ru») у плода роды ускоряют искусственным образом. «Это делается для того, чтобы обеспечить более эффективное лечение при низком уровне кислорода у женщины», — поясняла медик.
В то же время Татьяна Буцкая считает, что искусственно вызванные преждевременные роды повышают риски осложнений и вероятности рождения недоношенного малыша, поэтому прибегать к ним необходимо только в крайних случаях.
Кроме того, в первом триместре тяжелое течение коронавирусной инфекции может привести и к выкидышу. «Чаще всего так происходит при высокой температуре, которая долго держится и влияет на плод», — отметил Бахтияров. Он добавил, что повышенная температура на ранних сроках также может спровоцировать нарушение закладки органов ребенка, в том числе и жизненно важных.
Риск подобных осложнений увеличивается, если у беременной есть предрасположенность к гиперкоагуляции (снижение способности крови сворачиваться, — «Газета.Ru»), считает гинеколог. «Это приводит к повышенной вероятности образования тромбов, а, согласно практике медиков, большинство пациентов с COVID-19 умирают именно из-за тромбозов (состояние, при котором в одной или нескольких венах организма образуется сгусток крови, — «Газета.Ru»)», — объяснил врач.
Помимо этого, плод может пострадать из-за интоксикации и воспалительных процессов, рассказал Владимир Сурсяков.
«Все, что будет происходить с матерью, будет сказываться также и на ребенке»,
— подчеркнул эксперт. По его словам, такие осложнения возникают не только при COVID-19, но и при любых других вирусных заболеваниях. «Такое действие есть и у гриппа, и ОРВИ, и у любой пневмонии», — уточнил гинеколог.
Что же касается передачи коронавируса от матери к ребенку внутриутробно, то таких случаев еще не было зафиксировано. «Плод не прямая мишень для COVID-19. Вирус не имеет доказанного тератогенного воздействия (нарушение эмбрионального развития из-за воздействия внешних факторов, — «Газета.Ru») на плод. Плацентарный барьер — реально хороший для него. Как правило, детки рождаются здоровыми», — заявила главный акушер-гинеколог Минздрава РФ Лейла Адамян «Российской газете».
Она добавила, что во избежание серьезных нарушений в организме беременной и плода будущих матерей с коронавирусом необходимо вовремя изолировать и помещать под медицинский надсмотр. «Помните, что стресс — главная опасность благополучного течения беременности. Не читайте непроверенных новостей, соблюдайте все гигиенические меры и будьте позитивны», — отметила медик.
Вместе с тем Владимир Сурсяков порекомендовал будущим мамам, больным COVID-19, довериться врачам и не затягивать с лечением. «Также хорошо принимать витамины и препараты железа, которые повышают уровень гемоглобина в крови, тогда у женщин будет резерв сил, чтобы защитить плод от влияния коронавируса. Поможет организму и витамин D», — заключил акушер-гинеколог в разговоре с «Газетой.Ru».
Российский вестник акушера-гинеколога
Договор оферты
При подготовке рукописи авторам следует придерживаться Рекомендаций по проведению, описанию, редактированию и публикации результатов научной работы в медицинских журналах Международного комитета редакторов медицинских журналов (ICMJE).
При рассмотрении статьи редакция может произвести проверку материала с помощью системы Антиплагиат. В случае обнаружения многочисленных заимствований редакция действует в соответствии с правилами COPE
Правила подготовки статей для публикации в журнале «Российский вестник акушера-гинеколога»
Уважаемые коллеги, редколлегия журнала убедительно просит придерживаться следующих правил журнальных публикаций!
1. Редакционная этика и конфликт интересов
Статья должна иметь визу научного руководителя и сопровождаться официальным направлением учреждения с подтверждением того, что ранее она не публиковалась (скачать бланк направления — MS Word .doc). В направлении следует указать, является ли статья фрагментом диссертационной работы.
Статья должна быть подписана всеми авторами.
При представлении рукописи авторы несут ответственность за раскрытие своих финансовых и других конфликтных интересов, способных оказать влияние на их работу.
При наличии спонсоров авторы должны указать их роль в определении структуры исследования, сборе, анализе и интерпретации данных, а также в принятии решения опубликовать полученные результаты. Если источники финансирования не участвовали в подобных действиях, это также следует отметить в прилагаемом бланке направления (см.выше).
Информированное согласие.
Запрещается публиковать любую информацию, позволяющую идентифицировать пациентку (указывать ее имя, инициалы, номера историй болезни на фотографиях, при составлении письменных описаний и родословных), за исключением тех случаев, когда такая информация представляет большую научную ценность и пациентка дала на это информированное письменное согласие. При получении согласия об этом следует сообщать в публикуемой статье.
Права человека.
Если в статье имеется описание экспериментов на человеке, необходимо указать, соответствовали ли они стандартам этического комитета (входящего в состав учреждения, в котором выполнялась работа, или регионального) или Хельсинкской декларации 1975 г. и ее пересмотренного варианта 2000 г.
Авторы несут ответственность за содержание статьи, достоверность материалов таблиц, рисунков и правильность представления библиографических данных: библиографическое описание каждого источника должно быть тщательно выверено.\
2. Редакция оставляет за собой право сокращать и редактировать принятые работы.
Датой регистрации статьи считается время поступления окончательного (переработанного в соответствии с замечаниями редколлегии или рецензента) варианта статьи.
3. Плата с авторов статей, в том числе с аспирантов, за публикацию рукописей не взимается.
4. Требования к оформлению статьи
Статья должна быть напечатана на одной стороне листа шрифтом Times New Roman или Arial, размер шрифта 14, с 1,5 интервалом между строками. Все поля, кроме левого, шириной 2 см, левое поле — 3 см. Все страницы должны быть пронумерованы. Автоматический перенос слов использовать нельзя. В редакцию направляют два экземпляра рукописи, при этом необходимо приложить электронную версию статьи на диске или отправить статью по электронной почте. Электронные адреса редакции: [email protected]; [email protected]; [email protected].
На первой странице вначале пишут инициалы и фамилию автора, название статьи. С новой строки указывают полное официальное название учреждения и ведомства (ведомственную принадлежность, аббревиатуру перед названием), на базе которых была выполнена работа, фамилию руководителя учреждения, кафедры, город и т.д. Полное официальное название учреждения и ведомства необходимо привести на русском и английском языках, учитывая официально принятый английский вариант названия. Для корректности предоставляемых сведений мы рекомендуем авторам проверять англоязычное написание названия учреждения на сайте https://grid.ac. В конце статьи все авторы сообщают (на русском и английском языках) свою фамилию, имя, отчество, ученое звание, ученую степень, место работы, должность, полностью рабочий адрес с шестизначным индексом, телефон, e-mail, ORCID. При отсутствии номера ORCID его необходимо получить, зарегистрировавшись на сайте https://orcid.org/.
ORCID — это реестр уникальных идентификаторов ученых и вместе с тем соответствующий метод, связывающий исследовательскую деятельность с этими идентификаторами. На сегодняшний день это единственный способ однозначно идентифицировать личность ученого, особенно в ситуациях с полным совпадением ФИО авторов.
Если авторы из разных учреждений, у каждой фамилии и соответствующего учреждения проставляется цифровой индекс. Если все авторы статьи работают в одном учреждении, указывать место работы каждого автора отдельно не нужно. Фамилии авторов рекомендуется транслитерировать по стандарту BSI (British Standards Institution). Вы можете воспользоваться любым удобным сайтом — http://ru.translit.net/?account=bsi, https://antropophob.ru/translit-bsi, http://translit.tsymbal.su/ или иными.
5. Объем статей
Описывающих оригинальные исследования, не должен превышать 10 страниц (1800 знаков с пробелами на странице), обзоры литературы и статьи разделов «Советы врачу», «Постдипломное обучение» — 15 страниц. В оригинальных статьях материал должен излагаться в соответствии со следующими рубриками: цель исследования, материал и методы, результаты, обсуждение, выводы.
6. Иллюстративный материал:
Фотографии и рисунки (черно-белые) вставляют в текст статьи, обязательно представляют на электронном носителе и прилагают на бумажном носителе к статье в двух экземплярах. На обороте каждого рисунка ставят его номер, фамилию автора и название статьи, а также обозначают верх и низ рисунка.
Каждый рисунок должен иметь общий заголовок и расшифровку всех сокращений.
Подписи к рисункам, примечания, обозначения на рисунке обязательно присылаются на русском и английском языках.
В подписях к графикам указываются обозначения по осям абсцисс и ординат и единицы измерения, приводятся пояснения по каждой кривой. В подписях к микрофотографиям указываются метод окраски и увеличение.
Все иллюстрации должны быть высокого качества. Фотографии должны иметь достаточное разрешение, а цифровые и буквенные обозначения должны хорошо читаться при том размере, в котором иллюстрация будет напечатана в журнале.
На отдельной странице печатают подписи к рисункам со всеми обозначениями.
7. Таблицы так же, как и рисунки, вставляют в текст статьи, а также представляют отдельно в конце статьи в 2 экземплярах и обязательно на электронном носителе.
Подписи и все текстовые данные обязательно присылаются на русском и английском языках!
Все цифры в таблицах, обозначения единиц Международной системы (СИ) должны быть тщательно выверены автором и соответствовать таковым в тексте.
8. Лекарственные препараты, указанные в статьях (за исключением статей, имеющих рекламный характер), должны иметь международные непатентованные названия и их дозировки должны быть тщательно выверены автором.
9. Недопустимо употребление в статье нерасшифрованных сокращений, за исключением общепринятых (общеизвестных) терминов.
10. Все оригинальные статьи должны иметь структурированный реферат на русском и английском языках объемом от 100 до 250 слов с указанием названия статьи, инициалов и фамилии автора, включающий рубрики: цель исследования, материал и методы, результаты, заключение, в которых предельно кратко должно быть отражено содержание исследования.
К обзорным и обучающим статьям необходимо приложить аннотацию. В конце реферата (аннотации) следует привести ключевые слова (не менее 3). Ключевые слова должны отражать основное содержание статьи, по возможности не повторять термины заглавия, использовать термины из текста статьи, а также термины, определяющие предметную область и включающие другие важные понятия, которые позволят облегчить и расширить возможности нахождения статьи средствами информационно-поисковой системы.
11. К статье прилагается список литературы
(Литература/References), подготовленный с учетом «Единых требований к рукописям, представляемым в биомедицинские журналы» Международного комитета редакторов медицинских журналов (Uniform Requirements for Manuscripts Submitted to Biomedical Journals), и составленный в порядке цитирования авторов в статье, в тексте рукописи указываются номера источников в квадратных скобках. Обязательно в каждой статье должны быть представлены публикации российских исследователей, в то же время авторы должны показать хорошее знание мировой литературы последних 10 лет. Не следует давать ссылки на авторефераты диссертаций, используя только журнальные статьи с результатами этих работ. Библиографическое описание каждого источника должно быть тщательно выверено автором. В оригинальных статьях следует цитировать не менее 20 источников, в обзорах литературы — не менее 45. Упоминаемые в тексте статьи авторы опубликованных работ должны быть приведены обязательно с инициалами, фамилии иностранных авторов даются в оригинальной транскрипции.
Правильное описание используемых источников в списках литературы является залогом того, что цитируемая публикация будет учтена при оценке публикационных показателей ее авторов и организаций, где они работают.
Библиографическое описание русскоязычных источников должно быть представлено следующим образом.
А. Для журнальных статей: вначале на русском языке даются фамилии, и.о. всех авторов, название статьи, полное название журнала, год издания, том, номер, страницы, ниже этого описания в квадратных скобках в транслитерации (транслитерация — передача русского слова буквами латинского алфавита, т.е. замена букв русского алфавита — кириллицы — на буквы латинского алфавита — латиницы — с помошью рекомендуемого стандарта BSI, http//www.транслитерация.рф) даются фамилии, и.о. всех авторов, затем название статьи на английском языке, название русскоязычного журнала в транслитерации, выделенное курсивом, далее выходные цифровые данные — год, том, номер, страницы. В скобках следует указать, на каком языке опубликована статья (In Russ.). Все ссылки на журнальные публикации должны содержать DOI (Digital Object Identifier, уникальный цифровой идентификатор статьи в системе CrossRef). Проверять наличие DOI статьи следует на сайте http://search.crossref.org/ или https://www.citethisforme.com. Для получения DOI нужно ввести в поисковую строку название статьи на английском языке. Последний сайт, помимо DOI, автоматически генерирует правильно оформленное библиографическое написание статьи на английском языке в стиле цитирования AMA. Подавляющее большинство зарубежных журнальных статей и многие русскоязычные статьи, опубликованные после 2013 года зарегистрированы в системе CrossRef и имеют уникальный DOI.
Пример.
Медведев Б.И., Сюндюкова Е.Г., Сашенков С.Л. Плацентарная экспрессия эритропоэтина при преэклампсии Российский вестник акушера-гинеколога. 2015;15(1):4-8. [Medvedev B.I., Syundyukova E.G., Sashenkov S.L. Placental expression of erythropoietin in preeclampsia. Rossiiskii vestnik akushera-ginekologa. 2015; 15(1):4-8. (In Russ.)]. https://doi.org/10.17116/rosakush30151514-8.
Б. Для книги (монографии, руководства и др.) с несколькими авторами: вначале пишутся на русском языке фамилии, и.о. всех авторов, название работы, место издания (город, издательство), год, страницы, затем в квадратных скобках транслитерированные фамилии авторов, перевод названия на английский язык, название города, принятое в англоязычной литературе (необходимо обращение к справочникам, например, Moscow, а не Moskva), название издательства в транслитерации, если оно имеет собственное название с указанием на английском, что это издательство (например, GEOTAR-Media Publ.), год, количество страниц. Пример:
Сидоров С.В., Рогов Б.В., Иванов Ю.И. Принципы профилактики акушерских осложнений. Москва: Медиа 2010; 340. [Sidorov S.V., Rogov B.V., Ivanov Yu.I. Principles in the prevention of obstetric complications. Moscow: Media Publ 2010; 340. (In Russ.)]
Если книга (монография, руководство и др) подготовлена коллективом авторов (то есть «Под ред.»), то библиографическое описание в списке литературы оформляется следующим образом:
Акушерство: Национальное руководство. Под ред. А.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой. М: ГЭОТАР-Медиа 2007; 1200. [Obstetrics: National guidance. Ed. A.K. Ailamazyan, V.I. Kulakov, V.E. Radzinsky, G.M. Saveleva. Moscow: GEOTAR-Media Publ. 2007; 1200. (In Russ.).]
В описании монографий иностранных авторов, изданных на русском языке, авторов следует приводить в оригинальной транскрипции, указывать, с какого языка сделан перевод.
В. Для статей из сборника или материалов конференций: после русскоязычной части в квадратных скобках указываются: фамилии, инициалы авторов — транслитерацией; название статьи — на английском языке; название сборника, материалов конференции — на английском языке, далее указывается место издания, год, страницы.
Просим обратить внимание на единственно правильное оформление ссылки doi:
Пример. https://doi.org/10.5468/ogs.2016.59.1.1
Не допускается использование вариантов с «doi:», «dx.doi.org» и т.п. В теле ссылки используется только знак дефиса.
После doi и URL не ставится точка!
Убедительная просьба — строго соблюдать указанные в примерах правила пунктуации и не допускать при подготовке списка литературы излишних знаков — точек, запятых и т.д.
12. В оригинальных статьях необходимо указать, в каком из этапов создания статьи принимал участие каждый из ее авторов:
- Концепция и дизайн исследования
- Сбор и обработка материала
- Статистическая обработка данных
- Написание текста
- Редактирование
Пример:
Авт. И.И. Иванов, П.П. Петров, С.С. Сидоров
Участие авторов:
- Концепция и дизайн исследования — И.И. Иванов, С.С. Сидоров
- Сбор и обработка материала — П.П. Петров
- Статистическая обработка — П.П. Петров
- Написание текста — С.С. Сидоров
- Редактирование — И.И. Иванов
Participation of authors:
- Concept and design of the study — I.I. Ivanov, S.S. Sidorov
- Data collection and processing — P.P. Petrov
- Statistical processing of the data— P.P. Petrov
- Text writing — S.S. Sidorov
- Editing — I.I. Ivanov
13. Авторы несут ответственность за содержание статьи и достоверность материалов таблиц, рисунков и списка литературы.
Редакция оставляет за собой право сокращения, исправления полученных материалов и адаптации их к рубрикам журнала.
Со мной произошло то, о чем не говорят: что такое замершая беременность
Это история архитектора Оксаны Иващенко, которая потеряла беременность и решилась об этом рассказать — несмотря на то, что такие вещи в России обсуждать не принято. По просьбе Афиши Daily врачи объяснили, почему это случается, а перинатальный психолог рассказала о том, как говорить о таких потерях.
Мы из тех пар, которые планируют беременность заранее: постепенно избавились от вредных привычек, обследовались. Мы готовились. Все получилось где-то через полгода, что для нашего возраста и образа жизни мне кажется нормальным.
Беременность продлилась семь-восемь недель. Когда я пришла на очередное УЗИ, на котором надо было услышать сердцебиение, его не оказалось. Мужчина-узист сказал прохладно: «Нет сердцебиения. Замершая. Это надо прекращать: утром, натощак, приходите по такому-то адресу». И все. Иностранцы называют это silent miscarriage — «тихий выкидыш». Нельзя сказать, что я потеряла ребенка, что у меня был ребенок и вот он умер. Нет. У меня не было ребенка. У меня была беременность и, как позже выяснилось, эмбрион мужского пола. У него было сильное хромосомное нарушение, и он был нежизнеспособен.
Не важно, был ли ты подготовлен. Есть вещи, которые сильнее нас, например, наш мозг, наполненный гормонами. Это самовключающийся механизм самки, сильнее которого мало что существует, и его сложно выключить или поставить на паузу.
Когда я смогла говорить, я спросила узиста: «А какая статистика?» «Двадцать процентов». Я об этом ничего не знала. Двадцать процентов женщин переживают замершую беременность в любой стране мира. С возрастом женщины этот процент увеличивается. Мой первый вопрос был: «А почему я об этом ничего не знаю?» Почему об этом не говорят мамы, сестры, подруги, коллеги? Если это 20%, значит, как минимум у 10 из 50 женщин, с которыми я близко общаюсь, было то же самое. Он мне ответил: «Об этом вообще никто не говорит».
Так не принято
Беременность и деторождение в России окутаны предрассудками больше других сфер медицины: считается, что нельзя фотографировать аппарат УЗИ, многие не рекомендуют стричься во время беременности, иногда тебя крестят узисты.
О своей беременности до 12–14 недель тоже не принято говорить. Это негласное правило. Когда начинаешь докапываться, почему это нужно держать в тайне, люди нехотя отвечают: «Мало ли что может произойти». Только сейчас я поняла, что общество, придумавшее замалчивать беременность до 12–14 недель, прекрасно знает, что каждая пятая семья эту беременность потеряет.
Если вдуматься, это случается едва ли не чаще, чем переломы рук и ног. Об этом нужно научиться говорить. Многие женщины не разговаривают про это, потому что испытывают стыд, чувство вины, непонимание, что произошло, как сказать своему мужчине, страх, что это повторится. Когда я смотрю на две тысячи своих фейсбук-друзей, то понимаю, что эта проблема коснулась или коснется четырех сотен моих знакомых, как мужчин, так и женщин.
Женское дело
Я хотела бы, чтобы все поняли: замершая беременность — это не история про женскую долю. Это проблема двоих. Мне кажется, что генетик или гинеколог должен не одну женщину звать в кабинет. Он должен говорить: «Ваш муж в коридоре сидит? Зовите его. Половина генов его».
Нормально и планировать ребенка вместе, и воспитывать, и потери переживать вместе. Да, женщина переживает сильнее, потому что биологически связана с плодом, но мужчина переживает наравне с женщиной, потому что оказывается абсолютно беспомощным в этой ситуации.
Когда заходишь на русскоязычные женские форумы по замершей беременности, там рушатся семьи, карьеры, иногда женщины беременеют, не говоря даже мужу, а потом переживают потерю в одиночку. Потом женщины начинают себя бесконечно винить. Через три месяца после пережитого, как мне рассказывал генетик, может начаться второй виток горя: муж с женой начинают ссориться, обвинять друг друга, доходит до разводов. Так устроена наша психика, которая все время ищет ответы.
Окончательно я поняла, что об этом надо писать и говорить, когда зашла на российский сайт, посвященный замершей беременности, где прочитала: «Мы сознательно не вспоминаем о роли мужчины во всем этом нелегком процессе, потому что все случившееся с тобой ты переживаешь и осмысливаешь наедине с собой». Параллельно у меня были открыты американский и английский сайты по этой теме, где есть брошюры для родственников и для мужа, с которых началось мое возвращение в норму. Там было сказано: «Каким бы сильным ни было ваше горе, не забывайте, что ваша семья нуждается в вас и в вашей поддержке, вашему мужу сейчас тоже очень тяжело». На американских сайтах пишут: «Как бы вам сейчас ни хотелось замкнуться в себе, пожалуйста, постарайтесь этого не делать».
Мужчины безумно тяжело это переживают и не знают, с кем поговорить. Они даже не понимают, отчего все это произошло, как об этом поговорить? Что делать дальше?
У моего мужа был постэффект. Сначала он был молодцом. Каждую секунду был со мной, помогал и поддерживал. На каждом УЗИ, на приеме у хирурга, после операции. Но через неделю и он, мощный, маскулинный мужик, поехал вниз. Я просто увидела, как он не поехал на работу, молча, не завтракая, сел в пижаме на кухне, и, когда пошла одиннадцатая серия «Шерлока», я поняла, что надо успокаиваться. Я перестала бродить как привидение по квартире, помыла голову, приготовила ужин и позвала наших близких друзей. Я очень хотела дать понять мужу, что сопереживаю ему, благодарна за стойкость и мы пойдем потихоньку дальше, прямо сейчас. Самое ведь главное — это любой из врачей скажет, — что одна, даже три подряд замершие беременности, как было у Марка Цукерберга и у его жены, — это не приговор.
Просто так получилось. Это аппарат случайных чисел, и тебе сейчас выпало такое число. Не потому, что у тебя вьющиеся волосы или тебе 34 года.
Работа с плохими новостями
Врачи первым делом говорят, что это нормальная ситуация. Но это тяжело пережить: как это? Вчера ты была беременной, а сегодня уже нет. В этот момент ты чувствуешь себя абсолютно одинокой. Тебе кажется, что такое произошло только с тобой, и тебе так будет казаться, пока ты не начнешь об этом говорить настолько искренне, чтобы другие захотели сказать: «Слушай, мы никому не говорили, но с нами было то же самое».
Многие рассказывают, что им тяжела поддержка, которую пытаются оказывать окружающие. Люди же не знают, как это делать. У нас нет этики работы с плохими новостями. Когда нам говорят: «У меня кто-то умер» или «у меня такая вот болезнь», мы часто не знаем, что ответить.
Аборты в Германии: чего не допускает закон | Культура и стиль жизни в Германии и Европе | DW
На сайте немецкого врача Кристины Хенель (Kristina Hänel) содержалась информация о медицинской услуге по искусственному прерыванию беременности. За это год назад административный суд Гисена приговорил ее к штрафу в размере 6000 евро. Врач подала апелляцию, которую в октябре 2018 года рассматривал уже земельный суд Гисена. В соответствии с вынесенным им вердиктом наказание за информацию об аборте осталось в силе.
Случай Кристины Хенель — не единственный. Двум другим врачам из Касселя, которые также информировали пациентов о возможности сделать аборт, еще предстоит ответить перед судом. Дело в том, что в Уголовном кодексе Германии есть параграф 219а, который запрещает публичное информирование о собственных или чужих услугах по прекращению беременности и предусматривает наказание вплоть до двух лет лишения свободы. Принятое осенью судебное решение вызвало в Германии большую дискуссию. Многие ее участники выступают с требованием обеспечить права женщин, оказавшихся перед фактом нежелательной беременности, на получение информации и отменить параграф 219а.
Демонстрация в поддержку Кристины Хенель в Берлине
Дебаты на эту тему последние месяцы занимали и правительственную коалицию, где мнения также значительно расходятся. В конце прошлого года был достигнут компромисс: параграф 219а все же решено сохранить, но к нему будут внесены дополнения. Теперь разработан новый законопроект. В нем, в частности, Федеральную врачебную палату обязуют вести список врачей, к которым можно обратиться за консультацией, и методов, которые они используют. Самим врачам и клиникам разрешат коротко информировать на своих сайтах о том, что они проводят процедуру аборта и делать ссылку на Федеральную врачебную палату, где можно будет получить детальную информацию. Еще одно нововведение: получать противозачаточные таблетки, оплачиваемые кассой медицинского страхования, теперь можно будет до 22 лет, а не до 20, как это было раньше.
Аборты в Германии: правовые нюансы
Искусственное прерывание беременности в принципе запрещено немецким законом, но при определенных обстоятельствах наказанию это не подлежит. Женщина, желающая сделать аборт, должна пройти специальное собеседование в имеющем государственную лицензию консультационном центре. Это делается для того, чтобы она не принимала такое решение только исходя из своего тяжелого материального положения. А также чтобы убедиться, что это собственное решение женщины и на нее никто не оказывает давления. Обратиться можно, например, в такие организации, как Красный Крест и Pro Familia. Затем беременной предоставляется минимум три дня на раздумье.
Консультация — в Германии основное условие для принятия решения об аборте
Если после этого она свое решение не меняет, проводится операция. Делать ее имеет право только врач, причем тот, который до этого не консультировал пациентку. Прерывание беременности возможно только при сроке до 12 недель (даже если зачатие произошло в результате изнасилования), а по его истечении — лишь при наличии чрезвычайной угрозы физическому или психическому здоровью женщины или если у плода обнаружены серьезные патологии.
Стоимость медицинской услуги
То, на чьи плечи ляжет покрытие расходов по оплате аборта, зависит от ряда предпосылок. В случае если искусственное прерывание беременности производят по медицинским либо социальным (беременность в результате изнасилования) показаниям, стоимость процедуры покрывает касса медицинского страхования.
Если женщина не в состоянии оплатить аборт (скажем, она является получателем социальной помощи для малоимущих), затраты может взять на себя государство. Если же пациентка платежеспособна, а беременность хочет прервать при отсутствии каких-либо специальных рекомендаций, то ей придется оплатить процедуру из собственного кошелька. В Германии стоимость аборта, по данным организации Pro Familia, колеблется от 250 до 570 евро.
Данные статистики по абортам
В последнее десятилетие число абортов в Германии постоянно снижается. И лишь в 2017 году оно слегка возросло. Согласно сведениям Федерального статистического ведомства, в прошлом году в ФРГ было зарегистрировано более 100 тысяч абортов. Это на 2,5 процента больше, чем в 2016 году. Зато количество новорожденных в 2017 году составило почти 800 тысяч, что значительно перекрывает количество абортов.
Ошибается тот, кто думает, что в основном аборты делают не сведущие в вопросах контрацепции несовершеннолетние девочки. Таковых, по статистике за 2017 год, всего три процента. Подавляющее же число тех, кто решается на искусственное прерывание беременности, — молодые женщины в возрасте от 18 до 34 лет (72 процента). Причем 39 процентов женщин, не пожелавших оставить ребенка, состоят в законном браке.
Смотрите также:
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Можно ли беременным пить кофе?
Специалисты Норвежского института общественного здоровья в Осло провели анкетирование почти 60 тысяч женщин на 17, 22 и 30 неделях беременности, Одновременно примерно определялся вес плода. Выяснилось, что одна-две чашки кофе в день означают 20-30 граммов недобора веса младенца. Однако потребление кофе не отражается на продолжительности беременности, то есть не ведет к преждевременным родам.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
«Нулевые» напитки опасны для здоровья
Как влияют на организм напитки с нулевым (Zero) содержанием сахара и калорий? Мнения ученых на этот счет расходятся. Согласно данным исследования, проведенного Колумбийским университетом в США, ежедневное потребление «нулевой» газировки на 48 процентов увеличивает риск возникновения инфаркта или инсульта.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Средний немец выпивает в год ванну алкоголя
Жители Германии выпивают в год, в среднем, по 9,6 литра чистого спирта. Это 325 бутылок пива, 27 бутылок вина, 5 бутылок шампанского и 7 бутылок водки, — целая ванна, наполненная алкоголем. Таковы данные Немецкого центра профилактики и борьбы с алкогольной и наркотической зависимостью. Сейчас в ФРГ работают 1300 организаций, помогающих избавиться от алкоголизма.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Немцы готовы отказаться от мяса
Ради своего здоровья более половины немцев готовы изменить рацион питания и сократить потребление мясных продуктов. Таковы результаты репрезентативного опроса, проведенного Обществом по изучению проблем потребления в Нюрнберге. Интересно, что среди сторонников перехода к вегетарианскому или частично вегетарианскому образу жизни куда больше женщин (63,9 процента), нежели мужчин (44,1 процента).
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Препараты для лечения гриппа приносят мало пользы
К такому выводу пришли авторы исследования, проведенного международной некоммерческой организацией Кокрановское сотрудничество (Cochrane Collaboration). Были проанализированы результаты 20 исследований препарата Tamiflu и 26 исследований, посвященных эффективности средства Relenza с общим количеством пациентов, превысившим 24 тысячи человек.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Какая еда защитит грудного ребенка от аллергий
Ответ на этот вопрос дает, в частности, международное исследование GINI. Один из результатов: во время беременности и кормления грудью сами матери, вопреки прежним рекомендациям, могут спокойно употреблять в пищу любые продукты, которые не вызывают у них самих никаких аллергических реакций, в том числе коровье молоко, изделия из пшеницы, сои, а также орехи и рыбу.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Немцы устали от летнего времени
Почти три четверти жителей Германии (73 процента) считают, что в переходе на летнее время нет необходимости. Таковы ркзультаты опроса, проведенного немецким социологическим институтом Forsa. По данным страховой компании DAK, в прошлом году в первые три рабочих дня после перехода на летнее время число клиентов этой компании, взявших больничный, оказалось на 15 процентов выше, чем в другие дни.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Каждый четвертый немец панически боится зубных врачей
25,8 процента жителей Германии испытывают очень большой страх перед визитом к зубному врачу. Таков главный результат репрезентативного опроса, проведенного по заказу журнала Apotheken Umschau. В опросе приняли участие 2229 мужчин и женщин старше 14 лет. Также почти каждый четвертый из них (23,1 процента) признался, что идет на прием к дантисту только тогда, когда его начинает мучить зубная боль.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Кофе предотвращает сердечно-сосудистые заболевания
Согласно исследованию, проведенному южнокорейским госпиталем Kangbuk Samsung Hospital, регулярное кофепитие — от трех до пяти чашечек в день — способно предотвратить тромбоз сосудов. Под наблюдением врачей долгое время находились более 25000 служащих. У «умеренных кофеманов» (в отличие от тех, кто пил гораздо больше или меньше кофе) признаков сердечно-сосудистых заболеваний практически не было.
Можно ли беременным пить кофе, или 10 факторов, влияющих на здоровье
Запрет на курение: последствия для жителей Германии
За 2 года после полного запрета курения в ресторанах, кафе и пабах федеральной земли Северный Рейн-Вестфалия у 63 процентов из них доходы уменьшились более чем на десять процентов. Зато сейчас в Германии, согласно статистике, курят около 26 процентов населения — так мало, как еще никогда.
Автор: Наталия Королева, Максим Нелюбин, Владимир Фрадкин
Как подготовиться к беременности: инструкция будущим родителям
Все родители мечтают о рождении здорового ребёнка. Конечно, беременность — процесс естественный и подарен женщине природой, но в последние десятилетия будущие родители всё чаще стараются планировать появление малыша в своей семье. О том, как планировать, что учесть и каких специалистов посетить, рассказала главный врач, акушер-гинеколог центра мужского и женского здоровья «Медлюкс» Татьяна Венедиктовна Ожегова.
Планирование беременности — с чего начать и зачем нужна прегравидарная подготовка?
Приняв осознанное решение стать родителями, паре желательно проконсультироваться у гинеколога — это первый шаг в прегравидарной подготовке.
Прегравидарная подготовка — это профилактические, диагностические, а при необходимости лечебные мероприятия, направленные на подготовку организма к зачатию, вынашиванию и благополучному рождению ребёнка, на предупреждение возможных осложнений беременности и родов.
Женщина всегда боится тех изменений, которые произойдут с её организмом при беременности. На мужчину зачастую сваливается масса непривычных обязанностей, когда супружеская пара ждёт ребёнка, особенно если у жены бывают осложнения в период вынашивания малыша. Поэтому оптимальным считают консультирование именно семейной пары. Ведь наверняка у мужчины тоже возникают вопросы в этот период.
Для полноценной подготовки необходимо учесть следующие моменты:
• начать готовиться к беременности минимум за 3 месяца до зачатия;
• оценить состояние здоровья родителей на текущий момент;
• подготовить организм отца и матери;
• определить оптимальные дни для зачатия.
Особенно подготовка важна, если пара долгое время не может зачать ребёнка, женщина в прошлом перенесла аборт, выкидыш или была замершая беременность, предыдущие беременности и роды протекали с осложнениями, у женщины есть хронические заболевания.
Этапы прегравидарной подготовки
Оптимальным периодом для прегравидарного обследования у большинства семейных пар считается три месяца до предполагаемого зачатия. Этот срок достаточен для необходимой подготовки, сдачи анализов и сохранения результатов обследования актуальными на момент наступления беременности. Если присутствуют особые условия (тяжёлая сопутствующая патология, требующая специального обследования; осложнения предыдущих беременностей и родов), сроки подбираются индивидуально.
Первый этап подготовки — исследование репродуктивного здоровья будущих родителей. Его цель — определить, насколько мужчина и женщина способны к зачатию ребёнка.
Особенное внимание в планировании беременности уделяют женскому здоровью, ведь именно женщине предстоит выносить и родить ребёнка. Но и здоровье будущего отца не менее важно, чем здоровье матери. Обследованием мужчины занимается уролог-андролог, при необходимости он назначает необходимый спектр исследований: спермограмма, исследование секрета предстательной железы, обследование на инфекции, ультразвуковое исследование (УЗИ) органов мошонки.
На этом этапе консультация специалиста поможет разобраться:
• какие риски осложнений беременности и родов существуют у пары;
• есть ли в семье наследственные заболевания или особые факторы, передающиеся по наследству, которые могут повлиять на течение беременности;
• существует ли риск генетических отклонений для будущего ребёнка и как его минимизировать;
• присутствуют ли у родителей хронические и инфекционные заболевания, которые могут повлиять на зачатие и течение беременности, и что необходимо предпринять, чтобы избежать возможных осложнений.
Второй этап — непосредственная подготовка к зачатию. Специалисты посоветуют не только отказаться от вредных привычек и вести здоровый образ жизни, но и назначат необходимые препараты и витаминные комплексы в нужной дозировке.
Третий этап — ранняя диагностика беременности. Обследования на этом этапе назначают для выявления патологий развития плода и по возможности их устранения.
Почему нужно готовиться?
Беременность — не только счастье, но и большое испытание для женщины. Даже для молодого здорового организма это серьёзная дополнительная нагрузка. Во время беременности все жизненно важные органы работают за двоих (иногда и за троих), вся их работа направлена на поддержание системы «мать — плацента — плод». Поэтому планирование беременности для женщины включает в себя обследование общего и репродуктивного состояния здоровья, готовности организма к нагрузке и создание условий для благополучного вынашивания малыша.
Где найти «своего» врача и куда обратиться, чтобы не потерять время?
Предварительная консультация рекомендуется парам, планирующим беременность. Даже наличие рядом мамы, опытной подруги и интернета не решит все вопросы, связанные с беременностью. Поэтому куда продуктивнее задать их опытному специалисту.
В медицинском центре «Медлюкс» в уютной и благожелательной обстановке вас проконсультируют по всем вопросам, связанным с планируемой беременностью, в удобное для вас время. Специалисты центра составят индивидуальную программу обследования каждой паре, а при желании станут вашими советчиками и помощниками на все 9 месяцев беременности.
В центре созданы все условия, чтобы пациентам было комфортно, есть собственная лаборатория для сдачи и быстрого получения результатов необходимых анализов, услуги УЗИ, в том числе проводится скрининг беременных.
«Наступившее зачатие у здоровой женщины — один из факторов благополучного вынашивания и рождения здорового малыша. Особенно важно сохранять хорошее расположение духа, жить в ладу с собой и независимо от возраста принимать беременность как драгоценный дар судьбы!» — говорит Татьяна Венедиктовна.
Счастливого вам родительства!
МедЛюкс, ул. Красной Звезды, 58 (ТД «Царский»)
Лицензия на медицинскую деятельность от 11 декабря 2018 года ЛО-75-01-001475.
Комментарии модерирует рекламодатель.
Рождается больше близнецов, чем когда-либо ранее
Число рождений близнецов увеличивается, как показало новое исследование. Сейчас во всем мире рождается больше близнецов, чем когда-либо прежде.
С 1980-х годов уровень рождения двойни во всем мире увеличился более чем на 30%, с 9 двойняшек на 1000 родов в 1980–1985 годах до 12 двойняшек на 1000 родов в 2010–2015 годах.
Более того, абсолютное количество двойных родов за этот период увеличилось на 42% — с 1,1 миллиона двойных родов в начале 1980-х годов до 1.6 миллионов доставок в начале 2010-х. Для сравнения: общее количество рождений во всем мире за тот же период увеличилось всего на 8%.
Медикаментозное оплодотворение, которое включает экстракорпоральное оплодотворение (ЭКО) или когда яйцеклетка оплодотворяется спермой в лабораторной посуде и переносится в матку, может в значительной степени объяснить этот рост, говорят авторы. ЭКО увеличивает вероятность двойни. Если переносится более одного эмбриона.
Тем не менее, некоторые регионы мира, возможно, достигли «пика двойникования», поскольку специалисты по фертильности сокращают количество эмбрионов, переносимых с помощью ЭКО.
«Относительное и абсолютное количество близнецов в мире выше, чем когда-либо с середины двадцатого века, и это, вероятно, будет рекордно высоким», — соавтор исследования Кристиан Монден, профессор социологии Оксфордского университета в Великобритании, говорится в заявлении . «Это важно, поскольку роды близнецов связаны с более высокими показателями смертности среди младенцев и детей и с большим количеством осложнений для матерей и детей во время беременности, а также во время и после родов.»
Все больше женщин рожают детей в более старшем возрасте, что также может частично объяснять рост числа близнецов, потому что у женщин старшего возраста больше шансов зачать двойню, — говорят авторы.
Связано: Двойное видение: 8 увлекательно факты о близнецах
Больше близнецов
Исследователи проанализировали информацию о рождении близнецов из 165 стран в период с 2010 по 2015 год. Для 112 из этих стран исследователи также получили информацию о рождении близнецов в период с 1980 по 1985 год, что позволило провести сравнение между этими периодами.
Исследователи обнаружили, что за три десятилетия рождаемость близнецов увеличилась более чем на 10% в 74 из 112 стран.
Увеличение в основном связано с увеличением числа дизиготных или разнояйцевых близнецов; частота монозиготных или однояйцевых близнецов во всем мире остается примерно на том же уровне: около 4 однояйцевых близнецов на 1000 родов.
На континентальном уровне в Северной Америке наблюдался самый большой рост числа двойных рождений, с увеличением количества двойных рождений за три десятилетия на 71%, за ней следуют Европа с ростом на 58% и Океания с увеличением 46% рост.
Карта, показывающая процентное изменение количества двойных родов по странам с 1980–1985 по 2010–2015 годы. (Изображение предоставлено: Monden et al. Human Reproduction. Март 2021 г. / CC BY-NC 4.0)
В Африке самый высокий уровень рождения близнецов в мире: около 17 рождений близнецов на 1000 родов; но показатель оставался в основном неизменным на протяжении трех десятилетий исследования. Считается, что некоторые группы населения в Африке могут быть генетически более склонны к рождению близнецов по сравнению с популяциями в других частях мира.
«В оба периода в Африке был самый высокий уровень побратимства, и не было значительного увеличения с течением времени. Однако Европа, Северная Америка и страны Океании быстро догоняют», — сказал Монден.
Но есть большая разница в шансах на выживание близнецов, рожденных в богатых странах и странах с низкими доходами.
«Больше внимания необходимо уделять судьбе близнецов в странах с низким и средним уровнем доходов. В частности, в странах Африки к югу от Сахары многие близнецы теряют своих братьев-близнецов в первый год жизни, примерно от двух до двух лет. триста тысяч ежегодно », — говорится в заявлении соавтора исследования Йеруна Смитса, профессора сравнительного экономического и человеческого развития в Университете Радбауд в Нидерландах.
Исследователи призывают к лучшему отслеживанию рождения близнецов, особенно в странах с низким уровнем дохода, поскольку по многим из этих областей отсутствуют надежные данные, что является основным ограничением исследования.
Необходимы дальнейшие исследования, чтобы определить, действительно ли уровень побратимства близнецов достиг своего пика в странах с высоким уровнем дохода; и как увеличение репродуктивной функции с помощью медицинских учреждений в странах с низким и средним уровнем доходов повлияет на количество близнецов в этих регионах.
Новое исследование было опубликовано в четверг (11 марта) в журнале Human Reproduction.
Первоначально опубликовано на Live Science.
Миома матки: симптомы, диагностика и лечение
Миома матки, клинически известная как лейомиома матки, представляет собой распространенное незлокачественное новообразование на стенках матки. Эти миомы состоят из групп мышечных клеток и других тканей и могут иметь размер от горошины до 5–6 дюймов (от 12,7 до 15,24 см) в ширину.
Врачи группируют миомы по месту их роста, согласно U.S. Офис женского здоровья (OWH). Подслизистые миомы прорастают в полость матки; интрамуральные миомы разрастаются в стенке матки; и субсерозные миомы растут снаружи матки.
Исследования показывают, что от 70 до 80 процентов женщин разовьются миомы к тому времени, когда они достигнут 50 лет, по данным OWH. Однако трудно сказать точно, у скольких женщин они есть, потому что у многих женщин симптомы отсутствуют.
Исследование D.D. Бэрд и др., Опубликованные в Американском журнале акушерства и гинекологии, обнаружили, что из группы из более чем 1000 U.S. у женщин в возрасте 35 и 49 лет миома становится более распространенной с возрастом, при этом у 35 процентов женщин миома развивается до менопаузы. Исследование показало, что среди тех, у кого миома развилась к 50 годам, процент подскочил до 70 процентов для белых женщин и 80 процентов для чернокожих женщин.
В то время как миома почти всегда доброкачественная, по данным OWH, злокачественная миома встречается в редких случаях (менее одной из 1000). В офисе утверждают, что наличие доброкачественной миомы не увеличивает риск развития раковой миомы или других видов рака матки.
Причины
Точная причина миомы матки неизвестна, но считается, что гормоны, вырабатываемые в яичниках, такие как эстроген (особенно эстрадиол) и прогестерон, и гены человека играют роль в их развитии, согласно OWH. . Исследователи считают, что на рост влияют гормоны яичников, поскольку миомы редко возникают до того, как у женщины начнутся менструации, и обычно они растут во время беременности и уменьшаются после менопаузы.
Доктор Кевин Одлин из Медицинского центра Милосердия в Балтиморе предполагает, что изменения в питании потенциально могут замедлить рост миомы.Продукты с высоким содержанием стеринов, связанных с эстрогеном, такие как соевые продукты, красное мясо и зеленые листовые овощи, могут способствовать развитию миомы. Исключение этих продуктов из рациона не остановит и не предотвратит рост миомы, но может помочь замедлить этот процесс. В этой области все еще ведется много исследований.
Симптомы
По словам доктора Малькольма Манро из Kaiser Permanente в Лос-Анджелесе, у многих женщин нет никаких симптомов, но когда они появляются, они часто могут быть связаны с другими причинами.Подслизистые миомы могут изменять способность матки контролировать менструальное кровотечение, что может привести к продолжительным и / или обильным менструациям, потенциально со сгустками, которые могут вызвать спазмы. Однако они обычно не вызывают боли или дополнительного кровотечения между менструациями. Подслизистая миома также может привести к бесплодию или выкидышу на ранних сроках беременности.
Интрамуральные и субсерозные миомы обычно не вызывают обильных менструаций. Однако они могут разрастаться до такой степени, что могут вызывать хроническое давление, частое мочеиспускание, проблемы с функцией кишечника, боль в пояснице, общую боль в тазу, боль во время секса, и они могут даже сделать одежду более тесной.
Миома также может привести к анемии, утомляемости (из-за анемии), а при перекручивании может привести к закупорке кровеносных сосудов и нервов, что приводит к острой и сильной боли, согласно Национальным институтам здравоохранения.
Диагноз
Фибромы часто обнаруживаются во время плановых гинекологических осмотров, когда врач проверяет матку, яичники и влагалище. Однако, по словам Манро, их часто можно пропустить, особенно если пациент страдает ожирением или если миома подслизистая.Подслизистые миомы невозможно прощупать из-за их расположения, что может привести к ошибочному диагнозу, особенно были обнаружены другие типы миомы, такие как субсерозные миомы.
Для подтверждения наличия миомы могут быть выполнены визуализирующие исследования, в том числе:
- Ультразвук. Есть два типа ультразвука: трансабдоминальный, когда датчик помещается над брюшной полостью для получения изображения (очень похоже на пренатальное ультразвуковое исследование), и трансвагинальный, когда датчик помещается во влагалище.
- Контрастная гистеросонография (часто называемая сонографией с инфузией физиологического раствора), которая представляет собой специальное вагинальное ультразвуковое исследование, при котором жидкость вводится через шейку матки в полость матки, чтобы помочь очертить и определить местонахождение миомы, особенно подслизистой.
- Магнитно-резонансная томография (МРТ), при которой для получения изображения используются магниты и радиоволны.
- Гистеросальпингография, при которой используется инъекционный рентгеновский краситель для выделения полости матки и маточной трубы с целью получения более детальных рентгеновских изображений.Хотя этот метод используется уже давно, он не так точен для полости матки, как другие методы.
- Гистероскопия, при которой длинный тонкий эндоскоп с источником света и камерой вводится в матку через шейку матки.
Осложнения
Женщины с миомой матки, особенно интрамуральной и субсерозной, обычно имеют нормальную беременность, но это состояние действительно увеличивает риск осложнений беременности. К ним относятся: преждевременные роды, ребенок находится в тазовом предлежании (не подходит для родов) и повышенный риск необходимости кесарева сечения.По данным клиники Майо, некоторые беременные женщины будут испытывать локализованную боль в первом и втором триместре.
В редких случаях миома может деформировать и блокировать маточные трубы, что затрудняет перемещение сперматозоидов из шейки матки в маточные трубы, по данным клиники Майо.
Лечение
У большинства женщин с миомой нет симптомов, поэтому лечение им может не потребоваться. Размер и расположение миомы, возраст женщины и желание женщины забеременеть в будущем могут повлиять на решение о лечении миомы и то, какое лечение она выберет.По данным Управления по женскому здоровью, как правило, миома уменьшается сама по себе после менопаузы.
Симптомы, связанные с миомой, можно контролировать с помощью лекарств, хирургического вмешательства или других нехирургических процедур.
По данным Американского конгресса акушеров и гинекологов, противозачаточные таблетки или другие формы гормонального контроля над рождаемостью могут использоваться для контроля обильных кровотечений и болезненных менструаций. По словам Манро, лекарство под названием «транексамовая кислота» является эффективным негормональным способом лечения обильных менструаций и принимается только во время менструации.Агонисты гонадотропин-рилизинг-гормона (GnRHa), такие как агонисты под торговыми марками Lupron и Synarel, могут обеспечить временное облегчение, сокращая миомы и контролируя сильное кровотечение. Lupron, например, лишает миомы эстрогена и может уменьшить их примерно на 20-30 процентов за трехмесячный период, сказал Одлин Live Science.
Однако это не постоянные решения и не касается проблемы беременности или повторяющейся потери беременности, связанной с подслизистыми миомами. Долгосрочное использование ГнРГ может вызвать истончение костей, и их использование обычно ограничивается шестью месяцами или меньше, если гормоны яичников не «возвращаются» в систему, согласно OWH.Манро сказал, что новые лекарства, называемые модуляторами рецепторов прогестерона, доступны во многих частях мира, и первые в Соединенных Штатах будут одобрены в течение года. Эти новые препараты можно принимать длительно или периодически без каких-либо проблем, связанных с гонадолиберином.
Для женщин, которые решили не беременеть в будущем, симптомы чрезмерного кровотечения можно лечить абляцией эндометрия, при которой гистероскоп или другое устройство, использующее тепло, микроволновую энергию, горячую воду или электрический ток, отслаивает эндометрий. слизистая оболочка матки.Однако процедура не облегчит симптомы, вызванные крупными интрамуральными или субсерозными миомами.
Хирургия — лучший вариант лечения для женщин с умеренными и тяжелыми симптомами. По данным клиники Майо, полная гистерэктомия — полное удаление матки (с оставлением яичников на месте) — пока единственное проверенное постоянное решение для лечения миомы матки. Фактически, по данным Центров по контролю и профилактике заболеваний, одна из трех наиболее распространенных причин, по которым выполняется гистерэктомия, — это миома матки.Процедура исключает возможность вынашивать детей.
Хирургический вариант, называемый миомэктомией, позволяет удалить миому без удаления здоровой части матки. Хотя эта процедура предпочтительнее для женщин, которые все еще хотят иметь детей, по данным OWH, существует риск рецидива миомы. По словам Манро, существует три основных способа проведения операции: с помощью гистероскопа, абдоминально через лапароскопию или абдоминально через более крупный разрез. Гистероскопическое и лапароскопическое удаление считаются малоинвазивными операциями.Решение о том, какая операция необходима, зависит от нескольких факторов, в зависимости от размера, количества и типа миомы (в зависимости от их местоположения).
Подслизистые миомы почти всегда лечат гистероскопической миомэктомией, сказал Манро. Разрезов нет, процедура обычно проводится в офисе или в амбулаторной операционной. Субсерозные и интрамуральные миомы требуют разреза брюшной полости, при этом выбор лапароскопии или лапаротомии зависит от размера и количества миомы, а также от способностей хирурга.
Другой малоинвазивный вариант — эмболизация маточной артерии. Во время процедуры тонкий катетер размером с макаронную лапшу с управляемым изображением вводится в артерии, которые проникают в матку. Затем в катетер вводят небольшие частицы пластика или геля, чтобы заблокировать кровоснабжение миомы, вызывая ее сокращение. Эта процедура наиболее подходит для женщин, которые не хотят забеременеть в будущем, у которых есть миома, вызывающая хроническую боль, сдавление мочевого пузыря или прямой кишки, или у которых наблюдается сильное кровотечение, и у которых есть миома, не поддающаяся лечению с помощью гистероскопии. Университет Мэриленда.
Другим вариантом лечения под визуальным контролем является абляция лейомиомы, при которой используется электрический ток или сфокусированная ультразвуковая энергия для разрушения миомы и сокращения кровеносных сосудов вокруг них. По словам Одлина, эти методы могут уменьшить миомы примерно на 30 процентов. В настоящее время техника электрического тока требует лапароскопии в операционной, а сфокусированное ультразвуковое исследование требует специального аппарата МРТ. Однако, по данным клиники Майо, безопасность, эффективность и риск повторения этих процедур для женщин, которые хотят сохранить или улучшить фертильность, все еще неясны.
По словам Одлина, в настоящее время нет безопасных вариантов лечения для беременных. Помимо выкидышей, миома также может вызвать дополнительную боль при беременности и послеродовое кровотечение (сильное кровотечение), что может привести к переливанию крови или даже гистерэктомии.
Дополнительные ресурсы
Секреты преодоления попыток зачатия
Позвольте себе быть одержимым — но немного
«Когда пары решают, что пора родить ребенка, ждать становится очень неприятно», — говорит Конни Шапиро, терапевт и автор книги «Когда вы не ждете: руководство по выживанию при бесплодии» .И это может вызвать серьезное беспокойство — независимо от того, пытаетесь ли вы в течение года или в течение месяца, но еще не беременны.
Дело в том, что слишком много внимания уделяется тому, чего у вас нет (пока!), Может стать навязчивой идеей, и чем больше вы зацикливаетесь на негативе, тем больше вы открываете себе возможность депрессии. Не игнорируйте чувства, которые у вас возникают; выделите себе немного времени, чтобы подумать об этом, а затем заставьте себя двигаться дальше. «Позвольте себе подумать о том, что вас беспокоит, в течение 10 минут, а затем остановитесь», — говорит Жан Твенге, профессор психологии и автор книги «Руководство по беременности для нетерпеливых женщин» .«Легче сказать, чем сделать, так что вы, вероятно, захотите отвлечься — сделайте это чем-то, что вам действительно нравится, например, фильмом, который вы действительно хотели посмотреть, или книгой, которую вы всегда хотели прочитать».
Дайте себе лучшие шансы: отправляйтесь в акушерство для предварительной проверки. Прочтите о том, как быстрее забеременеть, и используйте инструменты, которые помогут избавиться от некоторых догадок во всем процессе, такие как набор для прогнозирования овуляции и таблица фертильности.
Найдите стратегию снятия стресса
Хорошо, расслабление не может волшебным образом привести к беременности (несмотря на то, что почти все вам скажут), но поиск хороших способов снятия стресса поможет вам справиться со всеми трудностями TTC.И некоторые исследования показывают, что это может помочь вам быстрее забеременеть. «Недавно были проведены исследования женщин с диагнозом бесплодие, и если они принимают участие в методах стресса и расслабления, таких как осознанность, некоторые формы йоги и другие упражнения для разума и тела, они действительно повлияли на время, необходимое им для зачатия, — говорит Шапиро.
Видео по теме
Сделайте все возможное, чтобы насладиться моментом
Убедитесь, что вы оба действительно наслаждаетесь сексом, а не занимаетесь им (без энтузиазма) из-за того, что на вашем телефоне сработал таймер.«Наденьте нижнее белье и сделайте тонкие намеки», — говорит Твенге. «Да, ваш партнер знает, насколько важно время, но чем чаще вы сможете соблазнить его, не объявляя явно, что у вас овуляция, тем лучше». (Имейте в виду: любовные записки и непослушные текстовые сообщения — это здорово, но не включайте в них никакой информации о цервикальной слизи.)
И перестань говорить о зачатии, пока делаешь дело! «Оставьте кровать и спальню только для сна и секса», — говорит Шапиро. «Говорить о тревогах или о чем-либо еще следует в другой комнате дома.”
Помните: вашему партнеру не все равно
У вас большой отрицательный результат теста на беременность, ваш партнер пожимает плечами и говорит: «Ничего страшного, мы попробуем еще раз в следующем месяце», и снова начинает читать газету. Означает ли это, что им все равно? Нет! То, что они не так явно расстроены, как вы, не означает, что они не понимают, что вы чувствуете. Ваш партнер просто справляется с этим по-другому. Найдите группу поддержки из других женщин, которые переживают то же самое, что и вы (например, доска The Bump’s Trying to Get Pregnant).Скорее всего, они будут чувствовать то же самое и сформулировать их так же, как и вы. Наличие другой деки может помочь снять напряжение в ваших отношениях.
Позвольте себе завидовать беременной подруге
Если у вас есть подруга, которая беременна (и, возможно, даже не пыталась!), Почти невозможно не ревновать. Так что позволь себе быть. А затем проверьте свою дружбу — насколько вы близки? Насколько комфортно вы будете говорить ей, что пытаетесь забеременеть? Если да, дерзайте.Это может дать ей знания, необходимые для того, чтобы относиться к вам с состраданием, о том, как много она собирается рассказать о таких деталях, как визиты к врачу, сонограммы и покупка детских кроваток. Если вы вообще не говорите ей, то ожидайте, что разговоры могут вызвать у вас дискомфорт, и заранее решите, как вы на них ответите (чтобы не выпалить то, о чем потом пожалеете).
И помните — не мучайте себя. «Не ходите в детский душ, который заставит вас плакать, — говорит Твенге.«Отправьте подарок и просто скажите:« Извините, я не могу его сделать ». Никто не должен знать, почему, если вы этого не хотите».
Напомните себе, что есть следующий шаг
Одна из самых сложных частей TTC — это осознание того, что, если она не сработает в краткосрочной перспективе, в долгосрочной перспективе может быть поставлен диагноз бесплодия. И это супер-страшно. Но вы можете добиться этого, если будете мыслить позитивно. «Скажите себе, что всегда есть следующий шаг — попытка в следующем месяце, использование монитора фертильности, посещение врача», — говорит Твенге.«Иногда следующий шаг пугает, но каждый шаг приближает вас к цели. Вы, , пройдете через это ».
Plus, еще из The Bump:
Как оставаться в здравом уме во время двухнедельного ожидания
Как поговорить о TTC с вашим партнером
Как быстро и естественно забеременеть в течение двух месяцев: Контрольный список Flo
В зависимости от вашего возраста у вас есть примерно 40% шанс забеременеть в течение двух месяцев после незащищенного секса.Если вы хотите пополнить свою семью новой радостью, несколько естественных шагов могут повысить ваши шансы на зачатие.
Вот несколько полезных шагов, которые вы можете предпринять:
1. Поговорите со своим гинекологом
Прежде чем вы начнете пытаться забеременеть, посетите своего гинеколога. Лучше всего назначить визит перед беременностью за три-шесть месяцев до планируемой беременности. Это дает вам достаточно времени, чтобы внести какие-либо изменения в здоровье и изменить образ жизни, а также пройти все рекомендованные тесты.
Вот список тестов на зачатие, которые может предложить поставщик медицинских услуг:
- Общий осмотр — Лучше всего начать с общего медицинского осмотра. Это рекомендуется обоим родителям, чтобы исключить любые ранее существовавшие проблемы со здоровьем или осложнения, такие как высокое кровяное давление. Это также подходящее время для обсуждения лекарств и любых других проблем, таких как увеличение веса и депрессия.
- Проверка репродуктивной системы — Ваш лечащий врач проверит здоровье и фертильность вашей репродуктивной системы, выполнив мазок Папаниколау и тазовое обследование.
- Скрининг на инфекции, передаваемые половым путем (ИППП) — Если вы пытаетесь зачать ребенка с партнером, вам обоим, возможно, придется пройти этот мазок. ИППП могут снизить ваши шансы на зачатие и создать риск для беременности.
- Группа крови и резус-фактор — Эти анализы крови для обоих партнеров помогают определить совместимость и безопасность вашего плода.
- Генетический скрининг или скрининг носителя — В некоторых случаях ваш врач может предложить генетический скрининг до беременности, чтобы оценить риск наследственного заболевания у ребенка.Это необходимо, если у вас или у семьи вашего партнера в анамнезе есть наследственные заболевания (например, муковисцидоз, серповидно-клеточная анемия, талассемия, синдром ломкой Х-хромосомы и болезнь Тея-Сакса). Чтобы оценить риск генетических аномалий у вашего ребенка, вы и ваш партнер можете сдать пренатальный скрининг-тест крови или слюны.
- Стоматологический осмотр — Проверка на заболевание десен может помочь вам снизить риск преждевременных родов или родов с низкой массой тела. Получив полную информацию от стоматолога, вы получите полезную информацию, когда вы начнете планировать беременность.
- TORCH test — Иногда этот анализ крови может быть рекомендован для выявления антител, связанных с различными инфекциями (токсоплазмоз, краснуха, цитомегаловирус, ветряная оспа, эпидемический паротит, герпес и т. Д.), Которые могут повлиять на здоровье будущего ребенка.
Ваш лечащий врач также спросит вас об общем образе жизни. Они могут предложить внести некоторые изменения, чтобы обеспечить здоровую беременность. Это идеальное время, чтобы задать любые вопросы о фертильности и беременности.
2. Отслеживайте свою овуляцию
Если вы хотите забеременеть быстро и естественно, вы, вероятно, хорошо знакомы со своим менструальным циклом. Каждый месяц ваше тело готовится к оплодотворению яйцеклетки спермой.
Чтобы вы забеременели, сперма и яйцеклетка должны находиться в одном месте в одно и то же время. Отслеживание своего цикла поможет вам узнать, где находится яйцеклетка и когда произошла овуляция.
Яйцо жизнеспособно от 12 до 24 часов, прежде чем оно начнет разлагаться.Сперма может сохраняться в репродуктивной системе женщины до пяти дней. Помня об этом, вы можете соответствующим образом планировать свою сексуальную активность.
Отслеживайте овуляцию, измеряя базальную температуру тела каждое утро. Повышение температуры может означать, что овуляция произошла. Вы также можете отслеживать свой цикл с помощью тестов на овуляцию или наборов предсказателей. Этот набор состоит из полосок, на которые вы мочитесь, чтобы определить фазу цикла. Полоски обнаруживают лютеинизирующий гормон, уровень которого резко повышается непосредственно перед овуляцией.
3. Приобретайте хорошие привычки
Если вам интересно, как быстро и естественно забеременеть в течение двух месяцев, возможно, пришло время отказаться от некоторых менее желательных привычек.
Для начала, если вы курите, лучше не курить. Сигареты наполняют легкие токсинами, такими как никотин и окись углерода. И то, и другое вредит работе репродуктивной системы и кровеносных сосудов, снижая ваши шансы забеременеть.
Ваши шансы на зачатие еще больше снижаются, если вы часто употребляете алкоголь.Ученые доказали, что пьянство значительно затрудняет зачатие.
Забеременеть: вещи, которые помогают (и снижают) ваши шансы на зачатие
Для некоторых людей забеременеть происходит быстро, легко и без особого планирования. Для других это может быть долгий и утомительный процесс, связанный с неудачными попытками и дорогостоящим вмешательством.
На удивление часто возникают проблемы с зачатием. По оценкам, каждая шестая пара испытывает проблемы с фертильностью.
Бесплодие определяется как наличие регулярных половых контактов без предохранения в течение 12 месяцев и невозможность забеременеть. Для женщин старше 35 лет порог составляет шесть месяцев вместо 12.
Но ваши шансы на зачатие — как естественным путем, так и с помощью ЭКО — зависят от нескольких факторов, включая ваш возраст и общее состояние здоровья, — говорит Карин Хаммарберг. , эксперт по фертильности и старший научный сотрудник Университета Монаш.
«Во многом это зависит от природы, но можно сделать некоторые вещи, чтобы помочь себе завести ребенка, если вы этого хотите», — говорит она.
Время имеет значение
Хотя многие люди предпочитают иметь детей в более позднем возрасте, несомненно, возраст остается единственным наиболее важным фактором, когда речь идет о вашей способности зачать ребенка.
Фертильность женщины начинает медленно снижаться в возрасте 30 лет, и это ускоряется примерно к 35 годам. К 40 годам ее шансы на успешную беременность существенно уменьшаются вдвое.
«Для пар, пытающихся зачать ребенка в возрасте 35 лет и младше, их ежемесячный шанс забеременеть составляет около 20 процентов, или каждый пятый», — говорит д-р Хаммарберг.
«Но к 40 годам их ежемесячный шанс падает до 5 процентов, и только половина пар может успешно зачать ребенка в течение года».
И дело не только в возрасте женщины. Доктор Хаммарберг говорит, что, хотя мужчины продолжают производить сперму на протяжении всей своей жизни (в отличие от женщин, у которых количество яйцеклеток ограничено), качество их спермы начинает снижаться примерно в возрасте 45 лет.
«Есть доказательства того, что женщине требуется гораздо больше времени, чтобы зачать ребенка. если мужчина старше 45 лет. И есть повышенный риск неблагоприятных исходов для потомства, если они все же забеременеют », — говорит она.
Риск выкидыша, осложнений беременности, гестационного диабета и врожденных дефектов также увеличивается с возрастом женщины.
«Синдром Дауна, например, встречается гораздо чаще, и это часть процесса старения яиц — увеличивается количество хромосомных аномалий», — говорит д-р Хаммарберг.
Забеременеть после 40 лет может быть сложно. (
Unsplash: Derek Thomson
)
Возраст также является наиболее важным фактором, когда дело доходит до успеха ЭКО, особенно возраст женщины, проходящей лечение.
Как и в случае естественного зачатия, исследования показывают, что женщины, которые начинают ЭКО до 35 лет, имеют самые высокие показатели успеха (33 процента имеют ребенка в результате их первого цикла), в то время как женщины в возрасте 40 лет и старше имеют только 11 процентная вероятность забрать ребенка домой после первого цикла, возрастающая до 30 процентов после восьми циклов.
«Существует заблуждение, что если вы не можете родить ребенка естественным путем, когда немного постарше, вы всегда можете сделать ЭКО. Но ЭКО не может преодолеть возрастное бесплодие», — говорит д-р Хаммарберг.
«Конечно, после 40 лет это настоящая битва за беременность с помощью ЭКО. И если вы забеременеете (старше 40 лет), примерно половина этих беременностей закончится выкидышем».
Рождение детей в раннем возрасте не для всех, и есть множество веских причин для выбора иметь детей в более позднем возрасте.
Но понимание взаимосвязи между возрастом и фертильностью может помочь парам принять правильное решение, говорит д-р Хаммарберг.
Здоровая диета и образ жизни — ключ к успеху
Лучшим предиктором здорового эмбриона является наличие здоровых яйцеклеток и сперматозоидов — это касается как естественного зачатия, так и ЭКО.
Исследования показали, что здоровое питание в год до беременности связано с более низким уровнем врожденных дефектов.
При попытке забеременеть женщинам и мужчинам рекомендуется хорошо питаться, регулярно заниматься спортом и вести здоровый образ жизни.
Какой у вас животрепещущий вопрос?
Можете ли вы разбудить лунатика? Почему мы скрипим зубами и как нам остановиться?
Если у вас есть животрепещущий вопрос о здоровье, вы всегда хотели знать ответ, чтобы связаться с ним через health @ your.abc.net.au. Затем мы передадим ваш вопрос экспертам.
«Это означает питательную диету, включающую свежие продукты и как можно меньше обработанной пищи; умеренное употребление алкоголя; отказ от курения; поддержание нормального веса; а также физические упражнения», — говорит доктор Хаммарберг.
«Все это улучшает наше общее состояние здоровья, но одновременно улучшает и наше репродуктивное здоровье».
По ее словам, лучший способ для женщин обеспечить получение достаточного количества витаминов и минералов в преддверии беременности — это здоровая, хорошо сбалансированная диета.
«Одна вещь, которую женщины должны принять, если планируют беременность, — это добавки фолиевой кислоты… и йод тоже важен.
« Кроме того, большинству женщин не нужны никакие добавки, если они придерживаются здоровой диеты ».
Что касается факторов образа жизни, исследования показывают, что курение сигарет вызывает повреждение яйцеклеток и сперматозоидов, что может впоследствии повлиять на здоровье будущего ребенка. Чтобы избежать этого, рекомендуется, чтобы курящие люди отказались от этой привычки за несколько месяцев до попытки. зачать.
Связь между алкоголем и фертильностью менее очевидна (неизвестно, какие уровни потребления являются безопасными, если таковые имеются), но исследования показывают, что даже легкое употребление алкоголя может снизить вероятность зачатия.
По этой причине Национальный совет по здравоохранению и медицинским исследованиям рекомендует женщинам, пытающимся забеременеть, вообще не употреблять алкоголь.
Вес играет роль
Избыточный вес или ожирение также могут влиять на фертильность как у женщин, так и у мужчин.
У женщин лишний вес может нарушить точно настроенный гормональный баланс, который регулирует менструальный цикл и стимулирует овуляцию (высвобождение яйцеклетки из яичников).
Все больше женщин замораживают яйца, но заставляет ли это нас успокаиваться на фертильности?
Энджи Андерсон не хочет торопиться заводить детей, когда встречает подходящего парня, поэтому 32-летняя девушка замораживает своих детей.
Подробнее
«Часто у женщин с избыточным весом либо совсем не бывает менструаций, либо у них нерегулярные или нечастые периоды. Это действительно затрудняет точное определение овуляции», — говорит д-р Хаммарберг.
Недостаточный вес также может влиять на фертильность женщины, вызывая гормональный дисбаланс и проблемы с овуляцией.
Мужчины с избыточным весом или ожирением подвержены повышенному риску бесплодия из-за сочетания факторов, включая гормональные изменения, проблемы с эрекцией и другие состояния здоровья, связанные с ожирением.
Поскольку среда, в которой развиваются яйцеклетка и сперматозоиды, может повлиять на здоровье ребенка, оба родителя имели нормальный вес до зачатия, что увеличивает шансы ребенка быть здоровым при рождении и во взрослом возрасте.
Хорошая новость заключается в том, что даже небольшая потеря веса (от 5 до 10 процентов веса тела) улучшает вашу фертильность и шансы на зачатие.
Понимание вашего фертильного окна
Для пар, использующих естественное зачатие, поиск женского «фертильного окна» имеет важное значение для успешного зачатия ребенка.
Зачатие возможно только за пять дней до овуляции (продолжительность жизни сперматозоидов) до дня овуляции (24 часа жизни яйцеклетки).
Овуляция происходит примерно за 14 дней до следующей менструации. В 28-дневном менструальном цикле (продолжительность циклов может варьироваться), когда первый день менструации является первым днем цикла, овуляция обычно происходит примерно на 14-й день.
Если женщина занимается сексом за шесть или более дней до овуляции, шанс, что она забеременеет, практически равен нулю. И через 12–24 часа после овуляции женщина больше не может забеременеть во время этого цикла.
«Это так просто — заставить людей понять эту часть репродукции. Это не вмешательство, это ничего не стоит. Это просто немного знаний», — говорит д-р Хаммарберг.
По ее словам, важно, чтобы женщины, пытающиеся забеременеть, могли распознать, как меняется их тело с приближением овуляции.
«Немного узнав о менструальном цикле и о том, как он работает, можно абсолютно повысить ваши шансы на зачатие».
На веб-сайте «Ваша фертильность» есть календарь овуляции, который может помочь женщинам отработать наиболее фертильные дни.
Мы все перепробовали… что дальше?
Хотя здоровый образ жизни улучшит ваше общее здоровье и перспективы фертильности, он не замедляет эффекты старения и не устраняет все основные причины бесплодия.
Проблемы с зачатием также могут быть вызваны нарушениями овуляции, закупоркой маточных труб, эндометриозом, синдромом поликистозных яичников, преждевременной менопаузой, проблемами щитовидной железы, дефектами спермы и инфекциями, передаваемыми половым путем.
После 12 месяцев попыток зачать ребенка (или шести месяцев, если вы женщина старше 35 лет), вам следует записаться на прием к терапевту.
«Они проведут некоторые предварительные тесты, такие как анализ спермы, и возьмут репродуктивный анамнез, и там могут быть ключи к разгадке вашей фертильности», — говорит д-р Хаммарберг.
«В какой-то момент, если что-то не произойдет, вас в конечном итоге направят к специалисту по фертильности».
Д-р Хаммарберг говорит, что важно, чтобы оба партнера улучшили свое здоровье, прежде чем пытаться зачать ребенка.
«Исследования показывают, что если партнеры делают это вместе, у них в два раза больше шансов на успех», — говорит она.
«Все, что необходимо сделать для улучшения здоровья, следует одинаково рекомендовать партнерам-мужчинам и женщинам».
Access Australia — это национальная сеть по лечению бесплодия, которая предлагает информацию, поддержку и направления людям, страдающим бесплодием.
Здоровье в вашем почтовом ящике
Получайте последние новости и информацию о здоровье со всего ABC.
Зачать за 40 | Как забеременеть после 40
Пролистайте страницы последнего глянцевого журнала, и вы наверняка встретите хотя бы одну знаменитость женского пола, которая создала семью в возрасте от 40 лет и старше. У певицы Гвен Стефани и актрисы Сьюзан Сарандон были дети в возрасте от сорока пяти, у поп-иконы Джанет Джексон родился первый ребенок в 50 лет, а дама Джулия Пейтон-Джонс объявила в прошлом году, что впервые стала мамой в 64 года.Число женщин, рожающих здоровых детей в более позднем возрасте, растет, но зачать ребенка в возрасте сорока лет ни в коем случае нельзя, и многие женщины, надеющиеся создать семью в среднем возрасте, упускают возможность.
Доктор Джейн Стюарт, председатель Британского общества фертильности, говорит, что есть много женщин, которые зачат в возрасте 40 лет, если их фертильность находится в пределах нормы, но попытка зачать ребенка, когда вы моложе, значительно увеличивает ваши шансы.
«Около 50% женщин, которые пытаются забеременеть естественным путем в возрасте от 40 до 25 лет, забеременеют.При этом, если вы посмотрите на женщин моложе 38 лет, это женщины с нормальной фертильностью — так что овулирующие регулярно, с хорошим здоровьем, их партнеры производят нормальный уровень спермы и имеют регулярный половой акт — 95% из них забеременеют в течение двух лет, тогда как половина из них женщины, пытающиеся в свои 40 лет, вообще не забеременеют. Так что попытка помолодеть имеет значение ».
Общие проблемы при 40 плюс
Качество яиц
Как следствие возрастного снижения качества яиц, некоторые яйца, выделяемые яичниками по мере старения женщины, не будут жизнеспособен для оплодотворения, будет иметь хромосомные аномалии или неправильно имплантироваться в матку (что приведет к выкидышу).
Стюарт комментирует: «Способность к зачатию, риск выкидыша и синдрома Дауна во время беременности — все связаны с возрастом яйцеклетки и, следовательно, с возрастом женщины. У женщин в возрасте от 40 лет меньше шансов на каждый цикл, но хотя это может занять больше времени возможно «.
Уменьшение количества яиц является одной из причин, почему частные услуги, такие как разработка замораживания яйцеклеток (наиболее эффективно для женщин в возрасте до 35 лет) и использование донорских яйцеклеток, становятся все более популярными как варианты для женщин, которые пытаются забеременеть в более позднем возрасте. .
Перименопауза и далее
Средний возраст менопаузы в Великобритании составляет около 51 года, но 45–55 лет все еще считается нормальным. Полезно установить, когда у вашей матери была менопауза и были ли у нее в анамнезе миома, выкидыши или другие гинекологические проблемы, поскольку ранняя менопауза может иметь генетический компонент:
«Преждевременная недостаточность яичников (и приближающаяся ранняя менопауза) могут значительно уменьшить ваши шансы забеременеть могут быть неожиданными », — говорит Стюарт.«В период перименопаузы женщины, как правило, реже овулируют, и их периоды более продолжительны, что также снижает шансы на зачатие, но это все же может произойти».
Благодаря новым достижениям в области репродуктивной технологии, можно иметь ребенка после менопаузы, но это предполагает использование ранее замороженных яйцеклеток или яйцеклеток более молодого донора.
Стюарт сообщает: «Выносить ребенка до срока постменопаузы можно с помощью гормональной поддержки, но есть риски. В общем, маткой можно манипулировать, чтобы принять беременность, когда женщина старше, если вы Мне нужно поместить туда качественный эмбрион — успех действительно зависит от возраста яйца.»
Проблемы с беременностью
Пожилые женщины более склонны к проблемам с артериальным давлением, гестационному диабету и другим осложнениям во время беременности, и они могут усугубиться, если используются донорские яйцеклетки.» В свои 40 лет у вас около 40-50% шанс выкидыша каждый раз, когда вы забеременеете, — говорит доктор Стюарт, — а в 40 лет ваш риск рождения ребенка с синдромом Дауна составляет примерно 1 из 100; в 45 — 1 из 50. Риск выше, но многие женщины будут иметь здоровых детей ».
Советы по повышению фертильности
Хотя генетическая предрасположенность и возрастное снижение будут иметь значительное влияние на фертильность, есть изменения образа жизни, которые могут сделать женщины, которые могут повысить их шансы забеременеть в возрасте 40 лет.
Эмма Кэннон — эксперт по фертильности, зарегистрированный акупунктурист и основательница клиники Эммы Кэннон. Она считает, что простые изменения образа жизни могут иметь большое влияние:
«Делайте упражнения, хорошо питайтесь и поддерживайте стабильную массу тела; у тучных женщин может быть слишком много эстрогена из-за слишком большого количества жира в организме, что может способствовать проблемам с фертильностью, а низкий уровень жира в организме может вызвать прекращение овуляции. Воздерживайтесь от алкоголя, пока вы пытаетесь завести ребенка, а не только после того, как вы беременны. Избавьтесь от курения, пока вам не исполнится 40 лет — курение составляет 13% всех бесплодий в мире и увеличивает фертильность на 10 лет. термины.«
Cannon также рекомендует иглоукалывание, которое, как было показано, оказывает регулирующее действие на организм, улучшая кровоток в тазу и качество эндометрия:» Исследования показали, что оно эффективно для улучшения результатов ЭКО и стимуляции овуляции у женщин, у которых овуляция отсутствует. . Я также рекомендую увеличить потребление витамина D, что может помочь сделать матку более восприимчивой ».
Где получить помощь и поддержку
Хотя ЭКО может помочь некоторым женщинам зачать ребенка, доктор Стюарт предостерегает от того, чтобы рассматривать его как решение для всех:« Некоторые Комиссары NHS разрешат один цикл лечения ЭКО парам старше 40 лет, которые не пробовали его раньше, но ситуация меняется.Чаще всего ЭКО требует нескольких раундов лечения и является самофинансируемым. У вас должен быть достаточно большой запас яйцеклеток, чтобы произвести некоторое количество яйцеклеток, чтобы обеспечить разумные шансы на успех в стандартном цикле, иначе нет смысла пробовать ЭКО ».
Она советует женщинам в возрасте от сорока лет получить направление к специалисту по фертильности (их терапевту), если они не забеременели в течение года после попытки — или раньше, если есть очевидная проблема — чтобы убедиться, что нет других факторов, кроме возраста.
«Если эти исследования нормальны, и пары пытались в течение двух лет, это классифицируется как необъяснимая недостаточность фертильности, учитывая, что существуют другие факторы, на которые нелегко проверить. Иногда продолжение полового акта в течение длительного периода времени приводит к кумулятивной беременности. частота, которая может быть выше, чем может быть достигнута с помощью лечения, если нет четкой причины ».
Пытаетесь забеременеть? 13 секретов здоровья фертильности
Вы когда-нибудь интересовались своим здоровьем фертильности? Может быть, вы задавались вопросом, как ваш повседневный выбор влияет на ваши репродуктивные гормоны? Или как ваш возраст действительно влияет на вашу способность зачать ребенка?
Женщины задают мне эти (и многие другие!) Вопросы ежедневно.Благодаря своему клиническому опыту помощи сотням женщин забеременеть и гормональному дисбалансу, я придумал 13 факторов, которые могут повлиять на ваше репродуктивное здоровье — для тех из вас, с кем мне не удалось увидеть лично. мой офис:
1. Гормональное здоровье — это все.
Ваши гормоны влияют на вашу фертильность, настроение, энергию, вес и даже на ваше счастье! Эстроген и прогестерон — два самых важных гормона для оптимальной фертильности, и они должны быть счастливыми и сбалансированными, чтобы подготовить ваш организм к беременности.Когда ваш эстроген и прогестерон не сбалансированы, вы испытываете такие вещи, как болезненность груди, раздражительность, низкое либидо, перепады настроения, бессонница, нерегулярные менструальные циклы, выкидыши, болезненные периоды и, да, бесплодие.
Хотя прогестерон и эстроген являются двумя важными гормонами для здоровья вашей фертильности, некоторые другие также должны быть синхронизированы. Во время менструального цикла различные гормоны работают вместе в сложной симфонии, чтобы запустить компоненты овуляции и менструации.
Чтобы определить, где находятся ваши гормоны (и какие из них могут быть не сбалансированы), я всегда рекомендую делать комплексный тест на гормоны, чтобы мы могли получить базовый уровень ваших гормонов. Эти результаты помогут нам понять причину ваших гормональных проблем и понять, какие области вызывают наибольший вред.
2. Полезно знать свои факторы риска.
Факторы риска, такие как возраст, вес, репродуктивный анамнез и время, в течение которого вы пытаетесь зачать ребенка, могут существенно повлиять на ваши шансы забеременеть и иметь здоровую, доношенную беременность без каких-либо осложнений.К сожалению, ваш возраст имеет значение, когда речь идет о фертильности. В 30 лет средний шанс женщины зачать ребенка в течение одного цикла составляет 20 процентов. К 40 годам этот шанс снижается до 5 процентов.
Вес также может быть важным фактором фертильности, а чрезмерная худоба или избыточный вес могут привести к проблемам с бесплодием. Эстроген частично вырабатывается в наших жировых клетках, поэтому слишком много или слишком мало жира в организме может нанести ущерб уровню эстрогена.
Диагноз определенных репродуктивных заболеваний, таких как эндометриоз, низкий овариальный резерв, миома или заболевание щитовидной железы, определенно влияет на ваше репродуктивное здоровье.Крайне важно поговорить с врачом и убедиться, что вы получаете необходимое лечение ПЕРЕД попыткой зачать ребенка.
3. Проблемы с щитовидной железой могут повлиять на фертильность.
Знаете ли вы, что у каждой восьмой женщины в течение жизни разовьется заболевание щитовидной железы? Заболевания щитовидной железы очень распространены у женщин с необъяснимым бесплодием, преждевременной недостаточностью яичников (состояние, при котором количество и качество яиц сильно ограничивают фертильность), нарушениями овуляции и повторяющимся выкидышем.
В последнее время было проведено множество исследований, подтверждающих, что наличие аутоиммунного заболевания щитовидной железы (например, болезни Хашимото или болезни Грейвса) значительно увеличивает риск выкидыша — 36 процентов у женщин с положительным результатом на антитела к щитовидной железе по сравнению с 1,8 процента у тех, у кого нет антител к щитовидной железе. антитела к щитовидной железе.
Так как же выглядят симптомы заболевания щитовидной железы? Вам следует внимательно следить за такими вещами, как повышение уровня холестерина, выпадение волос, увеличение веса, усталость, низкое половое влечение, депрессия или капризность.
4. Узнайте о взаимосвязи между надпочечниками и фертильностью.
Надпочечники поддерживают правильную реакцию на стресс и играют важную роль в гормональном балансе. Одна из основных задач надпочечников — высвобождение гормонов в ответ на стрессовые факторы, такие как сильные эмоции, физические травмы, перенапряжение или факторы окружающей среды, такие как употребление нездоровой пищи и химическое воздействие.
Хронический стресс влияет на фертильность, сигнализируя вашему телу о том, что условия не идеальны для зачатия.Ваш мозг не отличает современный «стресс» от «первичного» стресса. Другими словами, если вы постоянно находитесь в состоянии стресса, ваше тело воспринимает этот стресс так же, как если бы вы убегали от медведя, решая, что ваше окружение небезопасно для рождения новой жизни, и отвлекая всю вашу энергию от репродуктивной системы. и органам, необходимым для выживания.
К сожалению, мы живем в то время, когда уровень стресса выходит из-под контроля, поэтому важно каждый день что-то делать, чтобы поддерживать свои надпочечники.
5. Знайте важность качественной еды.
Мы все слышали поговорку «вы то, что вы едите», но я бы сказал, что то, что вы НЕ ешьте, не менее важно. То, чего вы решите избегать, играет огромную роль в вашем здоровье фертильности, и употребление продуктов, не содержащих токсинов, имеет важное значение.
Употребление в пищу продуктов, не содержащих токсинов, означает, что продукты, которые вы решили есть, выращены и выращены без использования химикатов (пестицидов, гербицидов, инсектицидов), гормонов, антибиотиков или стероидов и не являются генетически модифицированными.Многие из пестицидов, химикатов и гормонов, используемых в традиционном сельском хозяйстве, содержат синтетические эстрогеноподобные вещества. Все это чрезмерное воздействие эстрогена наносит ущерб хрупкой гормональной системе вашего тела.
У мужчин пестициды отрицательно влияют на здоровье сперматозоидов, подвижность сперматозоидов, количество сперматозоидов, общую мужскую фертильность и гормональный фон. У женщин пестициды отрицательно влияют на фертильность, нарушая выработку гормонов, высвобождение и хранение гормонов, функцию щитовидной железы и центральную нервную систему.Этого вполне можно избежать! Мы можем не контролировать воздух, которым дышим, или среду, в которой живем, но мы полностью контролируем то, что мы кладем в рот каждый день. Выбор органического мяса, выращенного на пастбищах, органических фруктов и овощей, а также чистых жиров и масел важен для обеспечения вашей репродуктивной системы тем, что ей нужно!
6. Подумайте о своем уровне сахара в крови.
Одна из ключевых целей оптимальной диеты для зачатия — поддержание хорошего и стабильного уровня сахара в крови.Это гарантирует, что вы не создадите дополнительный стресс для своего тела, и сделаете это, выбрав правильные виды углеводов. Чтобы избавиться от «американских горок» уровня сахара в крови, из-за которых вы весь день поднимаетесь и падаете, важно ограничить потребление рафинированных, обработанных углеводов, таких как макароны, хлеб, печенье, десерт, крендели и т. Д. мы получаем быстрое повышение уровня глюкозы, что заставляет организм чрезмерно компенсировать это за счет массового выброса инсулина.Мы все уже сталкивались с этим раньше — кайф, который вы испытываете от сахарного прилива, за которым следует сахарный кризис — головная боль, истощение, раздражительность, беспокойство и многое другое.
Лучший способ сбалансировать уровень сахара в крови — выбирать высококачественные жиры, чистый белок и много овощей при каждом приеме пищи и перекусе! Это гарантирует красивый и стабильный уровень сахара в крови в течение дня и поддерживает ваши гормоны.
7. Жиры и холестерин необходимы для выработки гормонов.
Употребление большого количества здоровых жиров необходимо для приведения вашей гормональной системы в форму и подготовки к беременности.После беременности жиры имеют решающее значение для развития и роста мозга и центральной нервной системы вашего ребенка, а также для вашего эмоционального здоровья во время и после беременности! Полезные жиры дольше сохраняют сытость и чувство сытости, поэтому вы не чувствуете себя постоянно голодным, избавляя от необходимости перекусывать весь день.
Еще одна важная вещь, которую следует отметить в отношении жиров, — это то, что все наши главные репродуктивные гормоны, в частности эстроген, прогестерон, тестостерон и кортизол, производятся из холестерина.Холестерин — это материнский гормон, который превращается во все гормоны, необходимые для зачатия ребенка. Без достаточного количества жиров и холестерина в рационе это все равно, что пытаться построить дом без кирпичей. Это просто не работает! Нам необходимо постоянно поступать достаточное количество холестерина для выработки репродуктивных гормонов. Примеры очень полезных для вас жиров включают яйца и яичные желтки, кокосовое масло, выловленную в дикой природе рыбу и морепродукты, авокадо, масло и топленое масло травяного откорма, а также сырые орехи и семена.
8. Кофеин и алкоголь связаны с низкой фертильностью.
При попытке забеременеть следует избегать чрезмерного употребления кофеина и алкоголя. Нет никаких доказательств того, что несколько напитков в неделю повлияют на вашу фертильность, но шведское исследование 2004 года, в котором участвовало более 7000 женщин, показало, что самые пьющие с большей вероятностью обращались за лечением от бесплодия. Исследования также показали, что регулярное употребление кофеина увеличивает продолжительность беременности.
Помните, что изменения, которые вы вносите сегодня, повлияют на здоровье вашего яйца в будущем, требуется более 90 дней.Поэтому, если вы активно пытаетесь забеременеть или надеетесь забеременеть в ближайшее время, я предлагаю изменения раньше, чем позже. Поиск альтернативы кофеину для придания бодрости утреннему шагу может принести пользу вашему здоровью фертильности в долгосрочной перспективе. Мои фавориты — холодный душ и свежий воздух первым делом с утра! И пока вы меняете свой утренний распорядок, может быть полезно посмотреть, как вы расслабляетесь по вечерам. Подумайте о том, чтобы выбрать горячую ванну и книгу вместо бокала вина.
9.Питательные вещества и добавки необходимы для здоровой яйцеклетки и спермы.
Недостаток питательных веществ связан с проблемами овуляции, гормональным дисбалансом, плохим качеством яйцеклеток, низким количеством сперматозоидов и многим другим. Некоторые питательные вещества, такие как витамин D, фолиевая кислота, рыбий жир, CoQ10 и пренатальные витамины, специально способствуют здоровью фертильности и подготавливают ваш организм к здоровой беременности.
Витамин D сейчас в моде, особенно когда речь идет о здоровье фертильности. Исследования показывают значительную корреляцию между уровнями витамина D.Исследования также показывают, что жирные кислоты омега-3 (содержащиеся в рыбьем жире) не только поддерживают здоровье яйцеклеток и сперматозоидов, но и способствуют правильному формированию нервной системы, мозга, глаз и сердца вашего ребенка. Фолиевая кислота — еще одно питательное вещество, которое необходимо растущему плоду еще до того, как вы сможете обнаружить беременность, а дефицит этого питательного вещества может вызвать серьезные врожденные дефекты.
CoQ10, как показали исследования, улучшает здоровье как яйцеклеток, так и сперматозоидов, играя жизненно важную роль в защите ДНК на клеточном уровне.CoQ10 особенно важен, если у вас плохое состояние яиц или если вам больше 40 лет.
Вот главный вывод, когда дело доходит до питательных веществ и добавок: добавление точных, высококачественных питательных веществ, повышающих фертильность, — это мега важно для вашей фертильности!
10. Стресс и кортизол могут саботировать ваши усилия.
Когда мы находимся в состоянии стресса, наш организм вырабатывает гормон кортизол. Кортизол часто называют основным гормоном стресса, и не без оснований! Кортизол вырабатывается надпочечниками, вырабатывается и секретируется в ответ на стресс.Это может быть любой стресс — физический, умственный или эмоциональный.
Дело в том, что наши половые стероидные гормоны производятся из того же сырья, что и кортизол, поэтому, когда организму приходится производить дополнительный кортизол, вы рискуете снизить количество других стероидных гормонов (таких как прогестерон и эстроген) за счет кортизола. производство. Это наносит ущерб вашим репродуктивным гормонам, приводит к пропущенным менструациям и овуляции, увеличению веса и изменению режима сна, что может повлиять на вашу фертильность.
И хотя вы не можете просто полностью исключить стресс из своей жизни, вы можете активно справляться с повседневными стрессовыми факторами.Начните с малого, делая десять глубоких вдохов животом каждый раз, когда вы начинаете чувствовать стресс, беспокойство или напряжение, и хорошо выспитесь ночью, чтобы ваше тело могло восстановиться и исцелиться. Принятие мер по снижению стресса в вашей жизни поможет поддерживать здоровый баланс гормонов, что, в свою очередь, поможет вашему здоровью фертильности!
11. Не забывайте заниматься спортом… но не слишком много.
Регулярные упражнения должны быть одним из первых шагов в оптимизации фертильности и улучшении здоровья матки. Ходьба и йога — два лучших способа улучшить кровообращение и улучшить силу и гибкость мышц, окружающих матку.
Ведение малоподвижного образа жизни ограничивает приток крови к матке и другим репродуктивным органам. Основная артерия, которая снабжает кровью наши ноги, также отвечает за кровоснабжение матки, яичников и влагалища. Если мы будем сидеть слишком много, кровоток в матке может быть нарушен, так что двигайтесь!
С другой стороны, слишком много упражнений может отрицательно сказаться на овуляции, и это не только проблема, которая затрагивает спортсменов с высокими спортивными результатами. Помните, что чрезмерные упражнения создают нагрузку на организм, которая забирает жизненную энергию у репродуктивной системы.
12. Никогда не отказывайтесь от сна.
Различные факторы питания и образа жизни могут влиять на вашу фертильность и гормоны, но сон — качество и количество — находится в самом верху списка. К сожалению для нас, исследования показали, что более 35 процентов американцев не высыпаются должным образом. Это ОГРОМНО! Прерывистый режим сна может подавить овуляцию, негативно повлиять на щитовидную железу и надпочечники и, как следствие, вызвать гормональный хаос и снизить фертильность.
Сон влияет на выработку наших важнейших гормонов фертильности, включая эстроген, прогестерон, лютеинизирующий гормон (ЛГ) и фолликулостимулирующий гормон (ФСГ). Правильный сон имеет решающее значение для поддержания баланса и контроля этих гормонов. Но есть еще один гормон, который является важным звеном между фертильностью и сном: лептин.
Регулярный сон необходим для выработки необходимого количества лептина, который регулирует ваш менструальный цикл и оказывает непосредственное влияние на овуляцию. Исследования показывают, что сон менее семи-восьми часов был связан со снижением уровня лептина на следующий день, а нарушения лептина были связаны с плохим качеством яиц.
13. Токсины — это то, о чем стоит подумать.
Этой теме уделяется недостаточно внимания. В нашем современном мире мы подвергаемся воздействию большего количества химикатов, чем когда-либо прежде, и, к сожалению, многие из этих химикатов основаны на эстрогенах, а это означает, что в первую очередь страдают гормоны и здоровье фертильности.
Исследования показывают, что воздействие загрязнителей, пестицидов и промышленных химикатов может снизить способность пары к зачатию до 29 процентов. Да, это НАСТОЯЩЕЕ!
Эти химические вещества включают ПХД (которые были запрещены с 1979 года, но все еще присутствуют в более старых продуктах), пестициды, пластмассы, фталаты (часто встречаются в предметах личной гигиены и косметических продуктах, таких как шампунь, дезодорант, духи и лаки для ногтей), сульфаты ( содержится в большинстве лосьонов и зелий, которые мы наносим на кожу) и бисфенолах А (содержатся в консервах и пластмассах).При подготовке тела к зачатию очень важно очистить окружающую среду.
Так как же избавить окружающую среду от токсинов? Чтобы начать работу, выполните несколько простых шагов: всегда фильтруйте воду, не пейте из пластиковых бутылок с водой и не используйте пластик для хранения продуктов, избегайте алюминия и консервов и всегда покупайте экологически чистое мясо, фрукты и овощи. Это сведет к минимуму воздействие химических веществ, что положительно скажется на вашем здоровье фертильности.
